
Sỏi ông mật chủ
Sỏi mật là một bệnh lý ngoại khoa rất phổ biến ở Việt Nam. Trong đó sỏi ống mật chủ chiếm khoảng 10 – 15% tổng số các bệnh sỏi mật nói chung. Tần suất mắc bệnh tăng lên theo tuổi. Sỏi ống mật chủ thường gây ra các triệu chứng: cơn đau quặn mật, vàng da tắc mật, viêm đường mật, viêm tụy,… [1], [3].
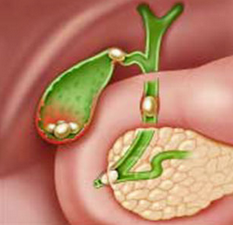
Hình 1. Sỏi Ống mật chủ và sỏi túi mật [4]
Về điều trị sỏi đường mật chính, hiện nay có nhiều biện pháp khác nhau được áp dụng như: dùng thuốc làm tan sỏi (đối với sỏi có thành phần cấu tạo là cholesterol), tán sỏi ngoài cơ thể, nội soi mật tụy ngược dòng lấy sỏi có cắt hoặc không cắt cơ vòng Oddi, lấy sỏi theo đường hầm xuyên gan qua da, phẫu thuật nội soi lấy mật và phẫu thuật mở [1], [4],[7].
1. GIẢI PHẪU ĐƯỜNG MẬT [3], [6]
1.1. Ống gan chung
Ống gan chung (OGC) là sự tập hợp bởi ống gan phải và ống gan trái. Ống gan phải nhận mật ở nửa gan phải. Ống gan trái nhận mật ở nửa gan trái. Hai ống đi từ trong gan ra, nối tiếp nhau thành OGC ở trước chỗ chia đôi của tĩnh mạch cửa hoặc hơi chếch sang phải. Khi tới bờ trên khúc I tá tràng thì OGC nhận ống túi mật để hình thành ống mật chủ.
1.2. Ống mật chủ
- Đường đi: Ống mật chủ (OMC) tiếp theo OGC đi ra phía sau khúc I tá tràng rồi đi sau đầu tụy để đổ vào bóng gan - tụy (bóng Vater) và đổ vào nhú tá lớn ở khúc II tá tràng cùng với ống tụy chính.
OMC chia thành 3 đoạn chính: Đoạn sau khúc I tá tràng; Đoạn sau tụy; Đoạn trong thành tá tràng.
- Kích thước: OMC dài khoảng 5-6cm, đường kính khoảng 5-6mm, chỗ hẹp nhất là ở bóng Vater, chỗ rộng nhất là đoạn sau tá tràng.
1.3. Túi mật
Túi mật hình bầu dục nằm trong rãnh dọc phải ở mặt dưới gan, dài 8-10cm, rộng 3cm. Túi mật chia thành 3 vùng: Vùng đáy, vùng thân và vùng cổ.
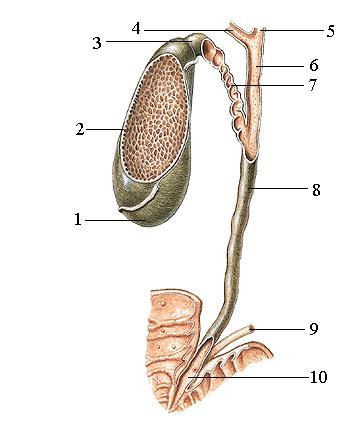

Hình 2. Đường mật ngoài gan và túi mật [6]
1. Đáy túi mật 2. Thân túi mật 3. Cổ túi mật 4. Ống gan phải
5. Ống gan trái 6. Ống gan chung 7. Ống túi mật 8. Ống mật chủ
9. Ống tuỵ chính 10. Bóng gan tụy
2. PHÂN LOẠI SỎI ĐƯỜNG MẬT
2.1. Phân loại theo vị trí [2], [4]
- Sỏi ống mật chủ (sỏi hiện diện trong ống mật chủ, bên dưới ngã ba ống gan).
- Sỏi gan (sỏi hiện diện bên trên ngã ba ống gan).
- Sỏi kết hợp (BN có cả sỏi gan và sỏi ống mật chủ).
2.2. Phân loại theo nguồn gốc: gồm sỏi nguyên phát và sỏi thứ phát[2], [4]
- Sỏi nguyên phát:
+ Sỏi hình thành nguyên phát trong đường mật.
+ Chiếm phần lớn các trường hợp.
+ Sỏi có thể ở ống gan và ống mật chủ.
- Sỏi thứ phát:
+ Sỏi từ túi mật rơi xuống.
+ Có sỏi túi mật kết hợp. Thường túi mật có nhiều sỏi, sỏi nhỏ.
+ Chỉ có sỏi ở ống mật chủ.
3. CHẨN ĐOÁN SỎI ĐƯỜNG MẬT CHÍNH
3.1. Lâm sàng
3.1.1. Cơ năng (Tam chứng Charcot)
- Đau bụng: đau bụng vùng HSP, mức độ thường rất dữ dội do sỏi gây tắc hoàn toàn hay bán phần đường mật làm áp lực đường mật tăng cao.
- Sốt: Thường xuất hiện sau khi đau vài giờ do nhiễm khuẩn đường mật, sốt cao 39- 400, sốt kèm theo rét run.
- Vàng da, vàng mắt: Xuất hiện muộn hơn đau và sốt, lúc đầu biểu hiện vàng nhẹ ở củng mạc rồi dần dần vàng đậm cả da và niêm mạc, vàng da kèm theo ngứa, nước tiểu thẫm màu.
Ba triệu chứng; đau, sốt, vàng da diễn ra và mất đi theo thứ tự thời gian, rồi lại tái diễn được Charcot mô tả và mang tên ông [3].
3.1.2. Thực thể
- Da, niêm mạc mắt vàng rõ hoặc kín đáo.
- Khám bụng thấy gan to, túi mật căng to. Dấu hiệu Murphy dương tính. Cơn đau giảm đi khi mật lưu thông, túi mật nhỏ lại.
3.1.3 Toàn thân
Sỏi ống mật chủ chưa gây tắc mật hay chưa có biến chứng thì tình trạng toàn thân gần như bình thường. Khi gây tắc mật, dấu hiệu toàn thân biểu hiện trên lâm sàng bằng hai hội chứng:
- Hội chứng tắc mật: da và niêm mạc vàng.
- Hội chứng nhiễm trùng: môi khô, lưỡi bẩn, hơi thở hôi, sốt 38 – 390C, nếu kéo dài người bệnh có thể trạng suy kiệt, tình trạng nhiễm độc. Nếu tồn tại lâu ngày gây tắc mật tái đi tái lại nhiều lần sẽ dẫn đến tình trạng xơ gan ứ mật.
Có thể xuất hiện các dấu hiệu của suy thận như: đái ít, vô niệu, trong trường hợp nhiễm khuẩn đường mật nặng [3].
3.2. Xét nghiệm
- Xét nghiệm huyết học: Số lượng bạch cầu tăng >10 × 109/l; Tốc độ máu lắng tăng: > 10mm sau 1h và > 20mm sau 2h.
- Xét nghiệm sinh hóa máu: Bilirubin máu tăng >25mmol/l. Men gan (SGOT và SGPT) tăng. Men Photphartaza kiềm tăng >10 đơn vị KA.
Trong những trường hợp viêm đường mật nặng có suy thận thì urê máu và creatinin máu tăng cao.
- Xét nghiệm đông máu: Tỷ lệ prothrombin giảm, thời gian đông máu kéo dài.
3.3. Chẩn đoán hình ảnh
3.3.1. Siêu âm trước mổ
Siêu âm hiện nay là phương pháp chẩn đoán hình ảnh có nhiều ưu điểm: đơn giản, chi phí ít, không ảnh hưởng đến sức khỏe người bệnh, có độ chính xác cao. Tuy nhiên siêu âm cũng có những hạn chế như: khó khảo sát đường mật ở người béo, sỏi phần thấp OMC thì khó khăn hơn do bị hơi ở tá tràng - đại tràng ngang che lấp, bệnh nhân có sẹo mổ cũ, thành bụng dày...

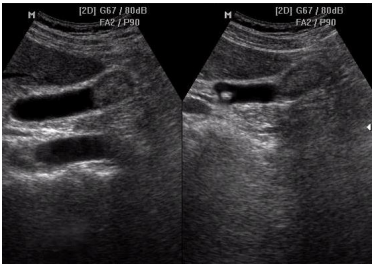
Hình 3. Hình ảnh sỏi OMC đơn thuần trên siêu âm [5]
Siêu âm trong bệnh lý sỏi túi mật cho tỷ lệ chính xác từ 90-97% với độ nhạy từ 91-98%, độ đặc hiệu từ 94-100%. Đối với đường mật ngoài gan, tỷ lệ chẩn đoán đúng từ 68-98% [1], [3].
Siêu âm giúp xác định: Vị trí sỏi;Loại sỏi; Số lượng viên sỏi; Kích thước sỏi; Tình trạng đường mật; Tình trạng túi mật.
3.3.2. Chụp đường mật qua da và qua nhu mô gan
Dùng kim nhỏ (kim chiba) chọc qua nhu mô gan vào đường mật và bơm thuốc cản quang để chụp. Đây là phương pháp thăm dò có chảy máu mà thường gặp là chảy máu và viêm phúc mạc do máu hay dịch mật thoát ra qua chỗ chọc kim vào ổ bụng, ngoài ra có thể gặp nhiễm khuẩn máu do dịch mật tràn vào máu. Phương pháp này ít được sử dụng với mục đích chẩn đoán từ khi có siêu âm, nhưng nó được sử dụng nhiều trong điện quang can thiệp.

Hình 4. Chụp đường mật qua da và qua nhu mô gan
(Nguồn: www.centerspan.org/pubs/liver/diamond1.htm)
3.3.3. Chụp đường mật ngược dòng qua nội soi dạ dày tá tràng
Là phương pháp dùng ống soi dạ dày tá tràng đưa cathete vào ống mật sau đó bơm thuốc cản quang để chụp hình đường mật giúp chẩn đoán và điều trị. Mc Cune (Mỹ) là người đầu tiên áp dụng phương pháp này. Sau đó đến năm 1970, Oi (Nhật), 1973, Kawai (Nhật), năm 1974, Classen và Demling (Đức) cũng qua nội soi dạ dày cắt cơ vòng Oddi và thực hiện phương pháp này (với tỷ lệ thành công từ 90-94%). Đây là phương pháp rất tốt trong chẩn đoán sỏi đường mật nhưng cũng gây ra biến chứng nhiễm trùng đường mật và viêm tụy cấp với tỷ lệ tử vong 0,5-1%. Vì vậy kỹ thuật này đòi hỏi có nhiều kinh nghiệm [3], [7], [8].

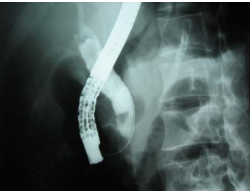
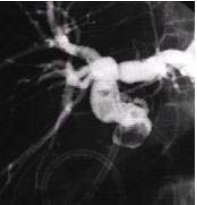
Hình 5. Hình ảnh OMC qua chụp đường mật ngược dòng [5]
3.3.4. Chụp cắt lớp vi tính (CLVT)
Chụp CLVT là phương pháp chẩn đoán hình ảnh không gây sang chấn, có giá trị trong chẩn đoán sỏi đường mật tốt hơn nhiều so với siêu âm, rất tốt trong phát hiện sỏi canxi, có tỷ lệ chính xác cao. Tuy nhiên, CLVT cũng gây hại cho bệnh nhân bởi tia X (nhất là phụ nữ có thai) và thuốc cản quang có thể gây dị ứng, chi phí tốn kém, chỉ định còn hạn chế.
Chụp CT để xác định sỏi có độ chính xác 65-90%, chẩn đoán vị trí sỏi 85-88%. Độ nhạy của CT trong chẩn đoán sỏi mật từ 50-90% [5].
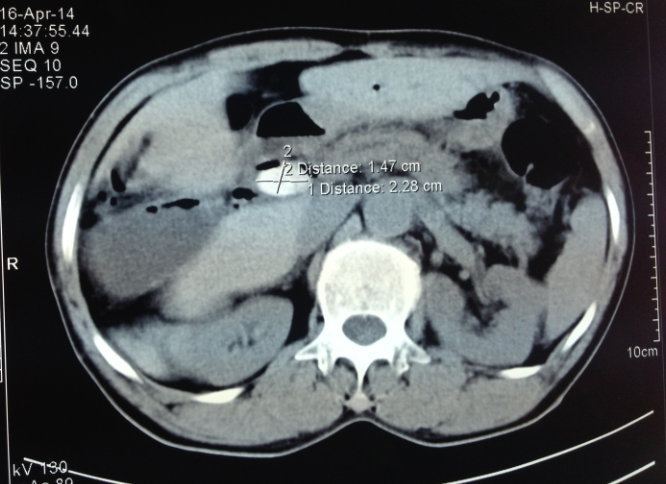

 Hình 6. Hình ảnh sỏi ống mật chủ trên CLVT [5]
Hình 6. Hình ảnh sỏi ống mật chủ trên CLVT [5]
3.3.5. Chụp cộng hưởng từ mật tụy
Cộng hưởng từ mật tụy được dùng để:
- Kiểm tra các bệnh lý của gan, ống mật, túi mật, tuyến tụy như u, sỏi hay viêm nhiễm.
- Tìm nguyên nhân viêm tụy.
- Tìm nguyên nhân gây ra đau bụng.
- Sử dụng như một phương pháp chẩn đoán ít xâm lấn hơn so với nội soi đường mật ngược dòng (ERCP).
Vì vậy đây là phương pháp có giá trị chẩn đoán chính xác rất cao. Tuy nhiên có nhược điểm là chi phí tốn kém, không thực hiện được nếu có dị vật kim loại trong cơ thể.
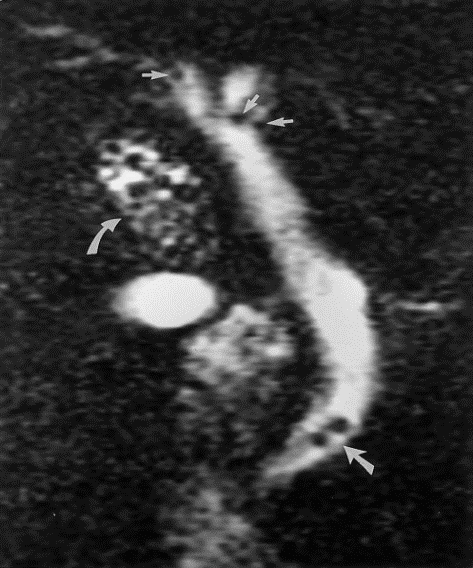
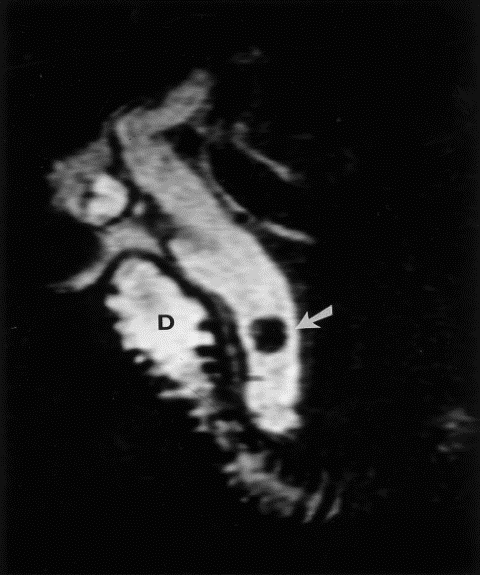
Hình 7. Hình ảnh sỏi đường mật trên phim MRI [5]
Ngoài ra có rất nhiều phương pháp chẩn đoán sỏi mật trước mổ như chụp mật tụy ngược dòng (ERCP), chụp mật qua da, chụp đường mật qua tĩnh mạch...
4. CÁC PHƯƠNG PHÁP ĐIỀU TRỊ SỎI ĐƯỜNG MẬT CHÍNH
4.1. Điều trị nội khoa
- Điều trị nội khoa tạm thời trong tắc mật nhiễm trùng trong tắc mật cấp tính bao giờ cũng kèm theo nhiễm trùng hoặc là tắc mật gây ứ đọng mật làm cho vi khuẩn hoạt động và phát triển; hoặc là có nhiễm trùng đường mật bị phù nề và ôm sát hòn sỏi cản trở sự lưu thông dịch mật; điều trị chủ yếu là các loại kháng sinh chống vi khuẩn Gram (-), thuốc dãn cơ trơn. Phương pháp này tạm thời điều trị triệu chứng để hạn chế biến chứng do sỏi gây nên [3], [4].
- Dùng các hóa chất làm tan sỏi sỏi mật như:
+ Sử dụng các hóa chất làm tan sỏi như cho uống chenodeoxycholic và ursodeoxycholic.
+ Hỗn hợp MTBE (Methyl – Tertiary – Butyl – Ether) bơm vào đường mật qua nội soi.
4.2. Nội soi mật - tụy ngược dòng lấy sỏi có hoặc không cắt cơ vòng Oddi

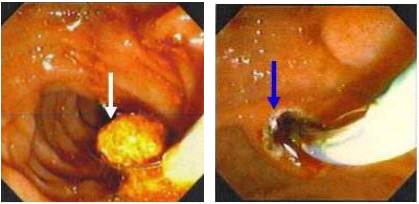
Hình 8. Lấy sỏi qua nội soi mật tụy ngược dòng
(Nguồn: www.ceessentials.net/article41.html)
Các chỉ định:
- Sỏi OMC sau cắt túi mật nội soi
- Sỏi OMC đơn thuần tái phát hay tiên phát trên bệnh nhân có nguy cơ khi mổ mở.
- Viêm tụy cấp do sỏi phần thấp OMC.
- Viêm đường mật cấp nặng do sỏi đường mật có thể lấy được sỏi nhưng thường đặt dẫn lưu mũi mật giảm áp và bơm kháng sinh vào đường mật kết hợp với kháng sinh toàn thân.

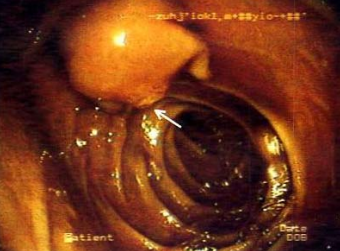
Hình 9. Sỏi kẹt Oddi (mũi tên) làm căng phồng nhú Vater
(Nguồn: www.ceessentials.net/article41.html)
4.3. Nội soi tán sỏi đường mật bằng đường hầm xuyên gan qua da
Kỹ thuật này được thực hiện đầu tiên năm 1979 Perez, sau đó là Clouse, Stoke, phương pháp này kém hiệu quả đối với sỏi trong gan, sỏi to và cứng. Ngày nay với sự phát triển của kỹ thuật nội soi mềm và kỹ thuật tán sỏi trong cơ thể, người ta đã kết hợp các phương pháp này với nhau để điều trị sỏi đường mật, đặc biệt là sỏi đường mật chính cho tỷ lệ thành công 93- 100% và tỷ lệ biến chứng 13- 21% [4]
4.4. Phẫu thuật nội soi lấy sỏi ống mật chủ có hoặc không kèm theo dẫn lưu Kehr
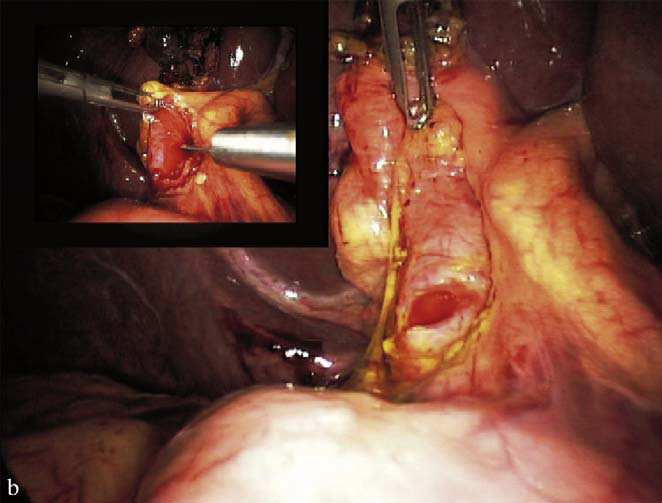
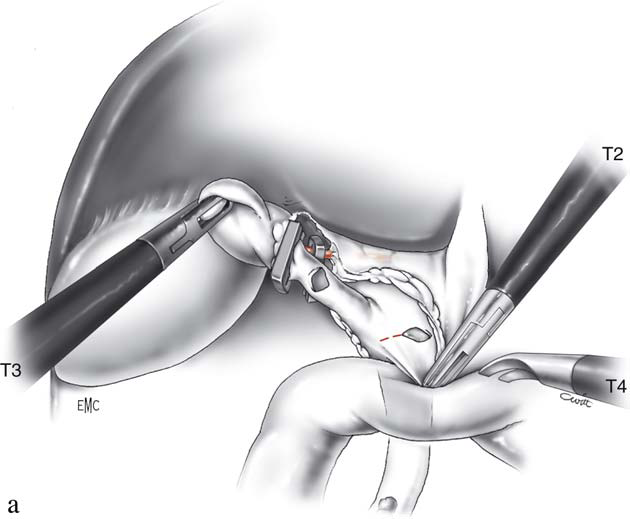
Hình 10. Phẫu thuật nội soi lấy sỏi ống mật chủ [5]
Về chỉ định:
- Sỏi đường mật chính đơn thuần.
- Sỏi đường mật chính kết hợp sỏi túi mật.
Ưu điểm:
- Hậu phẫu nhẹ nhàng, bệnh nhân ít đau sau mổ.
- Thời gian nằm viện ngắn.
- Là một phẫu thuật ít gây sang chấn.
- Thẩm mỹ cao.
- Giảm nguy cơ dính ruột sau mổ về sau.
4.5. Phẫu thuật mở ống mật chủ lấy sỏi kinh điển
Năm 1890, Ludwig Courvoisier là người đầu tiên phẫu thuật mở OMC lấy sỏi.
Năm 1896, Hans Kehr lần đầu tiên giới thiệu ống dẫn lưu đường mật nổi tiếng của mình, ống này hình chữ T và sau này mang tên ông.
Năm 1897 Quenu là người đầu tiên thực hiện phẫu thuật mở OMC lấy sỏi và đặt dẫn lưu Kehr.

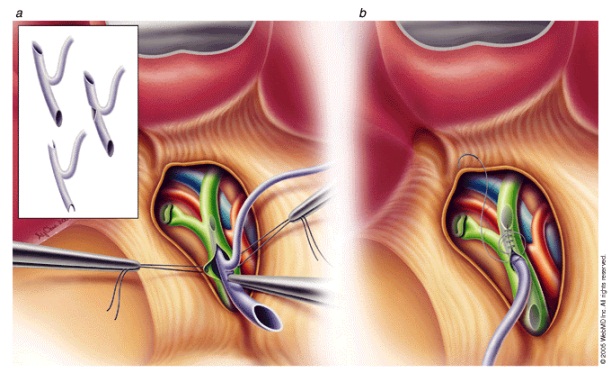
Hình 11.Ống dẫn lưu Kelr (Ống chữ T) [8]
Từ đó phương pháp phẫu thuật mở OMC lấy sỏi, dẫn lưu Kehr được lựa chọn hàng đầu để điều trị sỏi OMC trong nhiều thập kỷ. Phẫu thuật mở OMC lấy sỏi có thể kèm theo cắt túi mật hoặc không.
Đây là phương pháp an toàn, hiệu quả, dễ thưc hiện. Mục đích của dẫn lưu Kehr là dẫn lưu mật,giảm áp đường mật, bảo vệ đường khâu tránh xì bục, đồng thời qua ống dẫn lưu Kehr có thể tiến hành chụp đường mật kiểm tra để phát hiện sỏi sót sau mổ, có thể nội soi tán sỏi qua đường hầm Kehr...
5. PHÒNG BỆNH
Nhiễm trùng, nhiễm ký sinh trùng đường ruột gây viêm nhiễm lên đường mật là nguyên nhân gây sỏi mật khá phổ biến ở nước ta.
Vậy phòng bệnh là phải áp dụng thực hiện chế độ ăn uống sạch. Tăng cường vận động thân thể; có chế độ tẩy giun định kỳ [4].
TÀI LIỆU THAM KHẢO
- Nguyễn Hoàng Bắc, Lê Quan Anh Tuấn (2006), “Phẫu thuật nội soi điều trị sỏi đường mật chính”, Ngoại khoa, (6), tr. 15- 18.
- Đỗ Trọng Hải, Nguyễn Hoàng Bắc và cộng sự (2009), “Nghiên cứu chỉ định và đánh giá kết quả các phương pháp điều trị sỏi ông mật chủ kèm sỏi túi mật”, Hội nghị ngoại khoa và phẫu thuật nội soi toàn quốc, số 4, tr. 284 – 290.
- Nguyễn Đình Hối (2008), “Nghiên cứu ứng dụng tiến bộ khoa học công nghệ trong chẩn đoán và điều trị sớm bệnh sỏi mật”, Đề tài nghiên cứu khoa học cấp nhà nước, Bộ KHCN và môi trường.
- Trần Phương Phương và cộng sự (2013), Bệnh học ngoại khoa sỏi ống mật chủ. (http://dieutri.vn).
- Ebner S., Rechner J. et al. (2004), “Laparoscopic management of common bile duct stones”, Surgical Endoscopy, Springer, Verlag.
- Frant H. Netter. MD (2007), Atlat giải phẫu người, Nhà xuất bản y học, tr. 298.
- Lee H. M., Min S. K. et al. (2016),“Long-term results of laparoscopic common bile duct exploration by choledochotomy for choledocholithiasis: 15-year experience from a single center”, Annals of Surgical Treatment and Research, 86 (1), pp.1-6.
- Rai S. S. et al. (2009), “Comparison of long-term results of laparoscopic and endoscopic exploration of common bile duct”, Journal of Minimal Access Surgery, 2 (1), pp. 16-22.
Tác giả: Ths. BSNT. Hoàng Đức Minh - Khoa Ngoại Tổng hợp
Ý kiến bạn đọc
Những tin mới hơn
Những tin cũ hơn
-
 Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
-
 Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
thành lập đơn vị đột quỵ - thầy thuốc ưu tú
-
 Ngày thầy thuốc Việt Nam 27.2.2018
Ngày thầy thuốc Việt Nam 27.2.2018
ngày thầy thuốc Việt Nam 27.2.2018
-
 Hội thi quy tắc ứng xử 2018
Hội thi quy tắc ứng xử 2018
hội thi quy tắc ứng xử 2018
-
 Hội nghị khoa học tiết niệu 12.4.2019
Hội nghị khoa học tiết niệu 12.4.2019