
Đánh giá kết quả điều trị bệnh lý thai bám sẹo mổ lấy thai tại Bệnh viện Đa khoa tỉnh Quảng Trị
Mục tiêu: đánh giá kết quả điều trị bảo tồn tử cung ở bệnh nhân thai bám sẹo mổ lấy thai bằng phương pháp chèn Foley kết hợp hút thai có hoặc không tiêm Methotrexate tại chổ/toàn thân.
Đối tượng và phương pháp nghiên cứu: Nghiên cứu mô tả hồi cứu trên 19 bệnh nhân được chẩn đoán thai bám sẹo mổ lấy thai tại bệnh viên đa khoa tỉnh Quảng Trị.
Kết quả: Trong tổng số 19 ca thai bám sẹo mổ lấy thai có tiền sử mổ lấy thai một lần là 5/19 (26,3%), lớn hơn 2 lần 12/19 (73,7%). Chẩn đoán ban đầu là thai bám sẹo mổ lấy thai là 17/19 (89,5%), thai lưu và chửa trứng là 2/19 (10,5%). Triệu chứng lâm sàng bao gồm bệnh nhân trể kinh phát hiện qua siêu âm là 6/19 (31,6%), đau bụng và ra máu 6/17 (31,6%), có đau bụng không ra máu là 3/19 (15,8%), không đau bụng có ra máu là 4/19 (21,0%), tuổi thai nhỏ nhất 5 tuần, lớn nhất là 9 tuần 2 ngày, beta hCG thấp nhất là 1077 mIU/mL, cao nhất là 150882 mIU/mL. Phân loại COS I là 6/19 (31,6 %), COS II là 13/19 (68,4%). Phương pháp điều trị chèn Foley kết hợp hút thai tỷ lệ thành công 8/9 (88,9%) tiêm Methotraxe vào túi thai hoặc toàn thân, chèn Foley và hút thai tỷ lệ thành công (10/10) 100%, mang thai lại 01 ca.
Kết luận: Điều trị thai bám sẹo mổ lấy thai là một thách thức đối với bác sĩ sản phụ khoa, điều trị sớm khi được chẩn đoán xác định và kết hợp nhiều phương pháp điều trị, can thiệp tối thiểu là chìa khóa giúp điều trị thành công. Sử dụng Foley kết hợp với hút thai có hoặc không Methotrexae tại chổ/ toàn thân cho hiệu quả điều trị tốt, thời gian nằm viện thấp.
Từ khóa: Thai bám sẹo mổ lấy thai, điều trị bảo tồn tử cung, rau cài răng lược.
Kết quả: Trong tổng số 19 ca thai bám sẹo mổ lấy thai có tiền sử mổ lấy thai một lần là 5/19 (26,3%), lớn hơn 2 lần 12/19 (73,7%). Chẩn đoán ban đầu là thai bám sẹo mổ lấy thai là 17/19 (89,5%), thai lưu và chửa trứng là 2/19 (10,5%). Triệu chứng lâm sàng bao gồm bệnh nhân trể kinh phát hiện qua siêu âm là 6/19 (31,6%), đau bụng và ra máu 6/17 (31,6%), có đau bụng không ra máu là 3/19 (15,8%), không đau bụng có ra máu là 4/19 (21,0%), tuổi thai nhỏ nhất 5 tuần, lớn nhất là 9 tuần 2 ngày, beta hCG thấp nhất là 1077 mIU/mL, cao nhất là 150882 mIU/mL. Phân loại COS I là 6/19 (31,6 %), COS II là 13/19 (68,4%). Phương pháp điều trị chèn Foley kết hợp hút thai tỷ lệ thành công 8/9 (88,9%) tiêm Methotraxe vào túi thai hoặc toàn thân, chèn Foley và hút thai tỷ lệ thành công (10/10) 100%, mang thai lại 01 ca.
Kết luận: Điều trị thai bám sẹo mổ lấy thai là một thách thức đối với bác sĩ sản phụ khoa, điều trị sớm khi được chẩn đoán xác định và kết hợp nhiều phương pháp điều trị, can thiệp tối thiểu là chìa khóa giúp điều trị thành công. Sử dụng Foley kết hợp với hút thai có hoặc không Methotrexae tại chổ/ toàn thân cho hiệu quả điều trị tốt, thời gian nằm viện thấp.
Từ khóa: Thai bám sẹo mổ lấy thai, điều trị bảo tồn tử cung, rau cài răng lược.
1.ĐẶT VẤN ĐỀ
Thai bám sẹo mổ lấy thai là một biến chứng trong đó thai làm tổ ở khuyết sẹo do mổ lấy thai trước đó [1]. Với sự gia tăng của tỷ lệ mổ lấy thai và các tiến bộ trong chẩn đoán của siêu âm qua ngã âm đạo và siêu âm Doppler màu trong những năm gần đây, tỉ lệ phát hiện thai bám sẹo mổ lấy thai ngày càng tăng lên đáng kể. Hiện nay việc chẩn đoán và điều trị bám sẹo mổ lấy thai trở thành một thách thức đối với các bác sĩ sản phụ khoa [2]. Ở phụ nữ sau mổ lấy thai tần xuất thai bám sẹo mổ lấy thai khoảng 0.15%, chiếm 6,1% thai lạc chổ trên bệnh nhân có ít nhất một lần mổ lấy thai trước đó [3]. Thai bám sẹo mổ lấy thai và nhau cài răng lược dường như có chung nguồn gốc bệnh sinh, là những giai đoạn khác nhau của cùng một phổ bệnh lý [4]. Việc trì hoãn điều trị thai bám sẹo mổ lấy thai có tiên lượng xấu vì gây nguy cơ vỡ tử cung, rau cài răng lược gây băng huyết nặng đe dọa đến tính mạng của bệnh nhân [5-7]. Nhiều phương pháp đã được đưa ra nhưng tóm gọn có năm phương pháp chính, bao gồm theo dõi diễn tiến tự nhiên, nội khoa, thuyên tắc mạch tử cung có chọn lọc, ngoại khoa hoặc điều trị kết hợp. Mỗi phương pháp có nhiều mức độ thành công khác nhau và phụ thuộc vào kĩ năng của phẫu thuật viên và tình trạng của bệnh nhân [8]. Cho đến nay, vấn đề quản lý và điều trị tối ưu thai bám sẹo mổ lấy thai vẫn còn đang bàn cãi. Kế hoạch quản lý được thực hiện trong quý đầu, ngay sau khi chẩn đoán. Mục đích của việc điều trị thai bám sẹo mổ lấy thai nhằm lấy khối thai ra sớm nhất có thể trước khi vỡ và bảo tồn khả năng sinh sản cho người mẹ. Lựa chọn phương pháp điều trị phụ thuộc vào tuổi thai, kích thước túi thai, tình trạng huyết động học và mong muốn bảo tồn chức năng sinh sản của bệnh nhân [1]. Việc điều trị chủ động thai bám sẹo mổ lấy thai tại khoa Phụ Sản bệnh viện đa khoa Tỉnh Quảng Trị mới được thực hiện gần đây vì vậy chúng tôi làm nghiên cứu này nhằm đánh giá đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị bệnh lý này.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1: Đối tượng nghiên cứu:
Tất cả những bệnh nhân được chẩn đoán thai bám sẹo mổ lấy thai (SMLT), được điều trị, theo dõi tại khoa Phụ sản Bệnh viện đa khoa Tỉnh Quảng Trị từ tháng 4 năm 2020 đến 4 năm 2022.
- Tiêu chuẩn chọn bệnh: Thai phụ chẩn đoán thai bám SMLT trên siêu âm qua đường âm đạo quý 1 theo Timor-Tritsch (2013) bao gồm: Hình ảnh lòng tử cung trống, kênh cổ tử cung trống. Phát hiện nhau thai và/hoặc túi thai nằm trong vùng sẹo mổ lấy thai. Trong thai kỳ sớm ≤ 8 tuần, túi thai có hình tam giác, trên ≥ 8 tuần túi thai có dạng hình tròn hoặc bầu dục. Lớp cơ tử cung giữa túi thai và bàng quang mỏng hoặc biến mất. Ống cổ tử cung đóng kín và trống rỗng. Sự hiện diện của phôi, phần thai và/hoặc túi noãn hoàng có hoặc không có hoạt động tim thai. Vùng sẹo mổ lấy thai lồi lên và giàu mạch máu cùng với test thử thai dương tính. Không có dấu hiệu trượt túi thai [9]. Hồ sơ bệnh án, bệnh nhân được theo dõi, tái khám đầy đủ.
- Tiêu chuẩn loại trừ: Các trường hợp sẩy thai nằm tại vị trí sẹo mổ lấy thai, thai ống cổ tử cung, bệnh nhân không tuân thủ điều trị, dị ứng với các thuốc điều trị.
2.2 Phương pháp nghiên cứu: Phương pháp mô tả hồi cứu
2.3 Cách tiến hành: Những bệnh nhân được chẩn đoán thai bám SMLT theo tiêu chuẩn chọn bệnh, thu thập các biến số
- Về lâm sàng: tuổi bệnh nhân, số lần mổ lấy, thai triệu chứng lúc nhập viện bao gồm: không triệu chứng, đau bụng, ra máu âm đạo, chẩn đoán lúc nhập viện là thai bám SMLT hay chẩn đoán khác, tuổi thai được tính theo siêu âm hoặc theo kinh cuối cùng.
Cận lâm sàng: xét nghiệm βhCG trước điều trị, siêu âm đánh giá độ dày cơ tử cung và bàng quang, phân loại thai SMLT chúng tôi dựa theo phân loại của Cali và cộng sự năm 2016 gồm có COS I, COS II (-), COS II (+) [10].
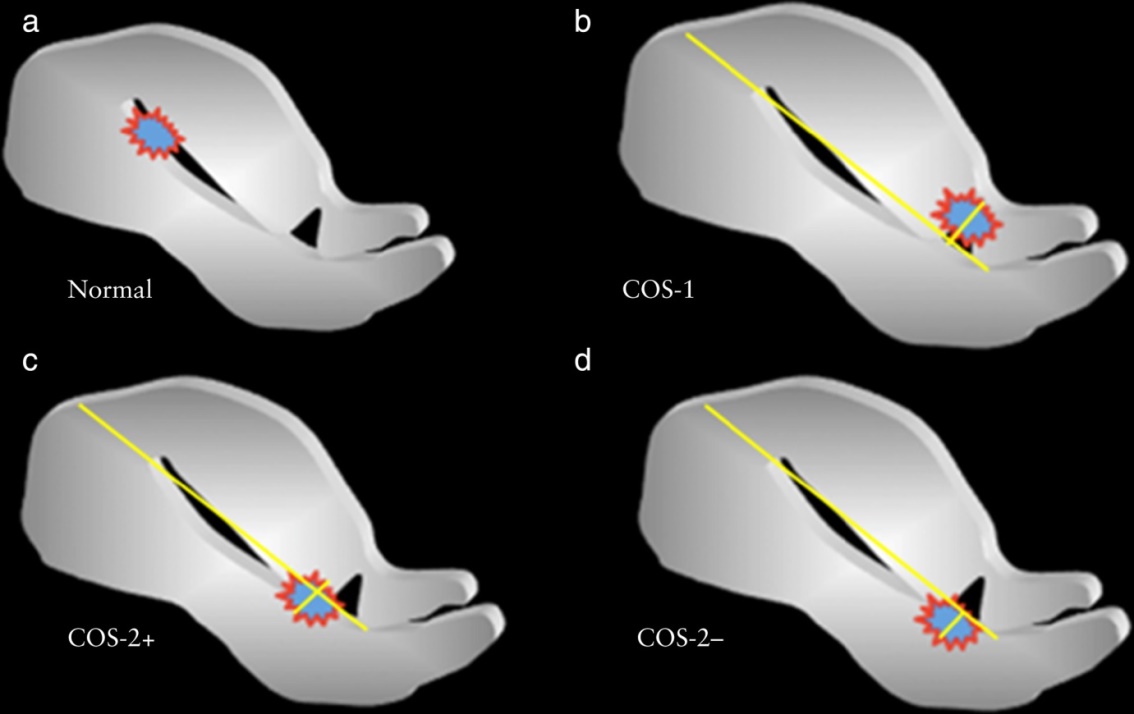
 Hình 1: Giản đồ biểu thị tương quan giữa túi thai bám SMLT và thành trước tử cung, được định nghĩa dấu hiệu “Cross-over”. Ở mặt cắt dọc giữa tử cung, vẽ đường thẳng nối từ lỗ trong cổ tử cung đến đáy tử cung theo đường nội mạc tử cung (đoạn thẳng dài màu vàng). Xác định vị trí túi thai và vạch đường thẳng (đoạn thẳng màu vàng ngắn) theo hướng vuông góc với đường tiếp tuyến với lớp nội mạc tử cung. Phân loại các nhóm thai tùy thuộc vào mối tương quan giữa đường nội mạc và đường thẳng vuông góc với đường nội mạc đi qua túi thai: Nhóm thai bình thường: túi thai làm tổ cách xa sẹo mổ lấy thai và gần với đáy tử cung (a); COS-1: Túi thai định vị tại sẹo mổ lấy thai và ít nhất > 2/3 đường kính trước sau của túi thai nằm trên đường nội mạc, hướng về phía thành trước tử cung (b); COS - 2: túi thai định vị tại sẹo mổ mổ lấy thai và < 2/3 đường kính trước sau nằm trên đường nội mạc; COS-2+ có sự giao nhau của đường kính trước sau túi thai và đường nối nội mạc (c), COS-2- không sự giao nhau của đường kính trước sau túi thai và đường nối nội mạc (d).
Hình 1: Giản đồ biểu thị tương quan giữa túi thai bám SMLT và thành trước tử cung, được định nghĩa dấu hiệu “Cross-over”. Ở mặt cắt dọc giữa tử cung, vẽ đường thẳng nối từ lỗ trong cổ tử cung đến đáy tử cung theo đường nội mạc tử cung (đoạn thẳng dài màu vàng). Xác định vị trí túi thai và vạch đường thẳng (đoạn thẳng màu vàng ngắn) theo hướng vuông góc với đường tiếp tuyến với lớp nội mạc tử cung. Phân loại các nhóm thai tùy thuộc vào mối tương quan giữa đường nội mạc và đường thẳng vuông góc với đường nội mạc đi qua túi thai: Nhóm thai bình thường: túi thai làm tổ cách xa sẹo mổ lấy thai và gần với đáy tử cung (a); COS-1: Túi thai định vị tại sẹo mổ lấy thai và ít nhất > 2/3 đường kính trước sau của túi thai nằm trên đường nội mạc, hướng về phía thành trước tử cung (b); COS - 2: túi thai định vị tại sẹo mổ mổ lấy thai và < 2/3 đường kính trước sau nằm trên đường nội mạc; COS-2+ có sự giao nhau của đường kính trước sau túi thai và đường nối nội mạc (c), COS-2- không sự giao nhau của đường kính trước sau túi thai và đường nối nội mạc (d).
- Lựa chọn phương pháp điều trị:
+ Chèn bóng bằng sonde Foley và kết hợp hút thai dưới hướng dẫn siêu âm: Đặt Foley để đẩy khối thai tách khỏi vết mổ thực hiện dưới hướng dẫn siêu âm, sử dụng ống Foley 16, bơm 20-50 ml nước để đẩy khối thai lên và Foley ép vào vết mổ, lưu Foley trong 24 giờ, sau 24 giờ rút Foley và hút thai dưới hướng dẫn siêu âm. Dùng bơm Karman 1 van và ống hút số 6, hút tại vị trí thai sẹo mổ lấy thai, không nên cố gắng lấy hết vì nguy cơ tổn thương tử cung chảy máu, nếu chảy máu thì đặt bóng chèn lại.
+ Tiêm methotrexate tại chổ, chèn bóng bằng sonde Foley và kết hợp hút thai dưới hướng dẫn siêu âm: liều methotrexate được sử dụng là 50 mg, dùng kim 20 gauge dưới hướng dẫn của siêu âm qua thành bụng, bàng quang chứa ít nước tiểu, đưa kim tới vị trí SMLT, tiêm quanh túi thai, sau 24 giờ chèn sonde Foley.
+ Tiêm methotrexate toàn thân, chèn bóng bằng sonde Folley, hút thai dưới hướng dẫn siêu âm: liều methotrexate được sử dụng là 50 mg, đường tiêm là tiêm bắp được tiêm cùng lúc với đặt bóng chèn.
Kết quả điều trị: Tiêu chuẩn đánh giá thành công: sau hút thai không chảy máu, siêu âm kiểm tra đánh giá sau thủ thuật bình thường, lượng beta hCG giảm tốt sau hằng tuần > 15% cho đến khi mức âm tính. Số ngày nằm viện , biến chứng trong và sau điều trị bao gồm: chảy máu băng huyết, truyền máu, chuyển phẫu thuật.
2.4 Phương pháp xử trí số liệu: Xử lý số liệu bằng chương trình SPSS 20.0. Tính tỷ lệ phần trăm các chỉ số nghiên cứu, tính giá trị trung bình các biến số nghiên cứu.
2. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1: Đối tượng nghiên cứu:
Tất cả những bệnh nhân được chẩn đoán thai bám sẹo mổ lấy thai (SMLT), được điều trị, theo dõi tại khoa Phụ sản Bệnh viện đa khoa Tỉnh Quảng Trị từ tháng 4 năm 2020 đến 4 năm 2022.
- Tiêu chuẩn chọn bệnh: Thai phụ chẩn đoán thai bám SMLT trên siêu âm qua đường âm đạo quý 1 theo Timor-Tritsch (2013) bao gồm: Hình ảnh lòng tử cung trống, kênh cổ tử cung trống. Phát hiện nhau thai và/hoặc túi thai nằm trong vùng sẹo mổ lấy thai. Trong thai kỳ sớm ≤ 8 tuần, túi thai có hình tam giác, trên ≥ 8 tuần túi thai có dạng hình tròn hoặc bầu dục. Lớp cơ tử cung giữa túi thai và bàng quang mỏng hoặc biến mất. Ống cổ tử cung đóng kín và trống rỗng. Sự hiện diện của phôi, phần thai và/hoặc túi noãn hoàng có hoặc không có hoạt động tim thai. Vùng sẹo mổ lấy thai lồi lên và giàu mạch máu cùng với test thử thai dương tính. Không có dấu hiệu trượt túi thai [9]. Hồ sơ bệnh án, bệnh nhân được theo dõi, tái khám đầy đủ.
- Tiêu chuẩn loại trừ: Các trường hợp sẩy thai nằm tại vị trí sẹo mổ lấy thai, thai ống cổ tử cung, bệnh nhân không tuân thủ điều trị, dị ứng với các thuốc điều trị.
2.2 Phương pháp nghiên cứu: Phương pháp mô tả hồi cứu
2.3 Cách tiến hành: Những bệnh nhân được chẩn đoán thai bám SMLT theo tiêu chuẩn chọn bệnh, thu thập các biến số
- Về lâm sàng: tuổi bệnh nhân, số lần mổ lấy, thai triệu chứng lúc nhập viện bao gồm: không triệu chứng, đau bụng, ra máu âm đạo, chẩn đoán lúc nhập viện là thai bám SMLT hay chẩn đoán khác, tuổi thai được tính theo siêu âm hoặc theo kinh cuối cùng.
Cận lâm sàng: xét nghiệm βhCG trước điều trị, siêu âm đánh giá độ dày cơ tử cung và bàng quang, phân loại thai SMLT chúng tôi dựa theo phân loại của Cali và cộng sự năm 2016 gồm có COS I, COS II (-), COS II (+) [10].

- Lựa chọn phương pháp điều trị:
+ Chèn bóng bằng sonde Foley và kết hợp hút thai dưới hướng dẫn siêu âm: Đặt Foley để đẩy khối thai tách khỏi vết mổ thực hiện dưới hướng dẫn siêu âm, sử dụng ống Foley 16, bơm 20-50 ml nước để đẩy khối thai lên và Foley ép vào vết mổ, lưu Foley trong 24 giờ, sau 24 giờ rút Foley và hút thai dưới hướng dẫn siêu âm. Dùng bơm Karman 1 van và ống hút số 6, hút tại vị trí thai sẹo mổ lấy thai, không nên cố gắng lấy hết vì nguy cơ tổn thương tử cung chảy máu, nếu chảy máu thì đặt bóng chèn lại.
+ Tiêm methotrexate tại chổ, chèn bóng bằng sonde Foley và kết hợp hút thai dưới hướng dẫn siêu âm: liều methotrexate được sử dụng là 50 mg, dùng kim 20 gauge dưới hướng dẫn của siêu âm qua thành bụng, bàng quang chứa ít nước tiểu, đưa kim tới vị trí SMLT, tiêm quanh túi thai, sau 24 giờ chèn sonde Foley.
+ Tiêm methotrexate toàn thân, chèn bóng bằng sonde Folley, hút thai dưới hướng dẫn siêu âm: liều methotrexate được sử dụng là 50 mg, đường tiêm là tiêm bắp được tiêm cùng lúc với đặt bóng chèn.
Kết quả điều trị: Tiêu chuẩn đánh giá thành công: sau hút thai không chảy máu, siêu âm kiểm tra đánh giá sau thủ thuật bình thường, lượng beta hCG giảm tốt sau hằng tuần > 15% cho đến khi mức âm tính. Số ngày nằm viện , biến chứng trong và sau điều trị bao gồm: chảy máu băng huyết, truyền máu, chuyển phẫu thuật.
2.4 Phương pháp xử trí số liệu: Xử lý số liệu bằng chương trình SPSS 20.0. Tính tỷ lệ phần trăm các chỉ số nghiên cứu, tính giá trị trung bình các biến số nghiên cứu.
3.KẾT QUẢ
Trong thời gian nghiên cứu có 19 bệnh nhân được chẩn đoán xác định thai bám ở sẹo mổ lấy thai. Tuổi bệnh nhân thấp nhất là 27 tuổi, cao nhất 45 tuổi, tuổi trung bình 36,0 ± 5,1 tuổi. Tuổi thai thấp nhất là 5 tuần 0 ngày, cao nhất là 9 tuần 2 ngày, tuổi thai trung bình là 6,7 ± 1,2 tuần. βhCG thấp nhất 1077 mIU/mL, cao nhất là 150882 mIU/mL, trung bình là 43733,4 ± 45673.7 mIU/mL. Độ dày cơ tử cung và bàng quang thấp nhất là 1,6 mm, cao nhất là 4,6 mm, trung bình là 3,4 ± 0,7 mm.
Bảng 1: Đặc điểm lâm sàng và cận lâm sàng của đối tượng nghiên cứu
Bảng 1: Đặc điểm lâm sàng và cận lâm sàng của đối tượng nghiên cứu
| Đặc điểm lâm sàng và cận lâm sàng | n | % | |
| Số lần MLT | 1 lần | 5 | 26,3 |
| ≥ 2 lần | 14 | 73,7 | |
| Chẩn đoán lúc vào viện | Thai bám SMLT | 17 | 89,5 |
| Khác | 2 | 10,5 | |
| Triệu chứng lâm sàng | Không đau bụng, không ra máu | 6 | 31,6 |
| Không đau bụng, có ra máu | 4 | 21,0 | |
| Đau bụng, không ra máu | 3 | 15,8 | |
| Đau bụng, ra máu | 6 | 31,6 | |
| Phân loại | COS-1 | 6 | 31,6 |
| COS-2- | 5 | 26,3 | |
| COS-2+ | 8 | 42,1 | |
Số lần mổ lấy thai ≥ 2 lần là 14/19 (73,7%), có 2 ca (10,5% ) lúc nhập viện chẩn đoán là thai lưu và thai trứng, bệnh nhân không có triệu chứng đau bụng và ra máu là 6/19 (31,6%), phân loại COS- 2 là 13/19 (68,4%).
Bảng 2: Kết quả điều trị dựa theo đặc điểm siêu âm
| Phương pháp điều trị | Chèn Foley kết hợp hút thai | Tiêm MTX túi thai, chèn Foley kết hợp hút thai | Tiêm MTX toàn thân, chèn Foley kết hợp hút thai |
| Số lượng | 9 | 7 | 3 |
| Đặc điểm trên siêu âm | Siêu âm không thấy tim thai, tuổi thai nhỏ hơn 8 tuần | Siêu âm có tim thai hoặc tuổi thai trên 8 tuần | |
| Độ dày cơ TC giữa túi thai và bàng quang | 3,51 mm±0,67 (2,7-4,6mm) | 3,28 mm±0,72 (1,6-4,3mm) | |
| Kết quả Thành công | 88,9 % | 100% | 100% |
| Biến chứng | Chảy máu sau một tuần điều trị, nhập viện trở lại 1/9 ca (11,1%) | Không | Không |
| Thời gian nằm viện | 6,8 ngày ± 2,6 (3 -11 ngày) | ||
| Mang thai lại | Một ca mang thai lại, bệnh nhân mổ lấy thai lúc chuyển dạ 39 tuần 5 ngày | ||
Phương pháp chèn Foley kết hợp với hút thai dưới siêu âm có biến chứng 1/9 ca chiếm 11,1%, bệnh nhân chảy máu sau xuất viện 1 tuần. Tiêm MTX tại chổ hoặc toàn thân kết hợp với chèn Foley và hút thai thành công 100%, thời gian nằm viện thấp nhất 3 ngày, cao nhất 11 ngày, thời gian nằm viện trung bình là 6,8 ngày ± 2,6.
4.BÀN LUẬN
Trong thời gian 2 năm, chúng tôi chẩn đoán xác định và điều trị 19 ca thai bám SMLT tại khoa Phụ sản Bệnh viện đa khoa Quảng Trị. Trước đây do số lượng bệnh nhân gặp quá thấp và chưa có kinh nghiệm điều trị những bệnh nhân thai bám SMLT nếu được chẩn đoán đúng thì sẽ chuyển tuyến trên. Song song với sự gia tăng của tỷ lệ mổ lấy thai thì bệnh lý này càng tăng, tại Bệnh viện Phụ sản Trung ương so với các giai đoạn 10 năm trước thì số lượng bệnh nhân tăng gấp đôi, trong nghiên cứu của tác giả Đỗ Thị Ngọc Lan, từ tháng 3/2011 đến hết tháng 02/2012 ghi nhận có 64 bệnh nhân [11], nghiên cứu của tác giả Trương Quốc Việt và cộng sự 6 tháng đầu năm 2021 là 67 trường hợp [12]. Trong thời gian gần đây, một số báo cáo cũng cho thấy sự phổ biến của bệnh lý này tại Bệnh viện Sản Nhi Nghệ An trong 3 năm từ 2018 đến 2020, có 88 bệnh nhân được chẩn đoán và điều trị [13].
Theo tác giả Đinh Thị Phương Minh và cộng sự nghiên cứu đánh giá kết quả điều trị thai trên sẹo mổ lấy thai tại khoa Phụ Sản bệnh viện Trung Ương Huế (2010) tuổi mẹ trung bình là 33,12±7,13 (18-44) tuổi, tuổi thai trung bình là 8,5±2,5 tuần [14], tác giả Trần Việt Khánh và cộng sự nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị thai lạc chỗ trên vết mổ đẻ cũ ở tuổi thai dưới 12 tuần tại bệnh viện Trường Đại học Y Dược Huế và bệnh viện Trung Ương Huế (2016) tuổi mẹ trung bình là 34,55±4,64 tuổi, tuổi thai trung bình là 7,9±2,4 tuần [15]. Nghiên cứu của chúng tôi tuổi bệnh nhân thấp nhất là 27 tuổi, cao nhất 45 tuổi, tuổi trung bình 36,0 ± 5,1 tuổi, tuần tuổi thai thấp nhất là 5 tuần 0 ngày, cao nhất là 9 tuần 2 ngày, tuổi thai trung bình là 6,7 ± 1,2 tuần. Theo thời gian độ tuổi bệnh nhân tăng lên, và tuổi thai phát hiện giảm xuống, điều này có thể giải thích do xu hướng mang thai muộn của phụ nữ và việc chăm sóc sức khỏe thai nghén ngày càng tốt, bệnh nhân được phát hiện lúc thai còn sớm từ đó tăng hiệu quả điều trị can thiệp tối thiểu và bảo tồn chức năng sinh sản.
Trong nghiên cứu của chúng tôi tiền căn mổ lấy thai ≥ 2 lần là 14/19 (73,7%), nó cũng phù hợp với các nghiên cứu khác như tác giả Đỗ Thị Ngọc Lan (2012) tỷ lệ tiền căn mổ lấy thai 33/64 ≥ 2 lần (51,56%) [11], Trần Việt Khánh (2016) tỷ lệ mổ lấy thai ≥ 2 lần là 13/22 (59,09%) [15], tác giả Trương Quốc Việt (2021) tỷ lệ mổ lấy thai ≥ 2 lần là 52/67 (77,6%) [12]. Theo định nghĩa thì tiền căn sinh mổ là một yếu tố bắt buộc của thai bám SMLT, tuy nhiên chưa rõ số lần sinh mổ trước đó có làm tăng thêm nguy cơ hay không [1]. Một số tác giả cho rằng cơ chế thai bám SMLT là do phôi thai xâm lấn vào khối cơ tử cung do một khiếm khuyết vi thể phát sinh do tổn thương trên tử cung như mổ lấy thai, thêm vào đó, sự phân bố mạch máu nghèo nàn tại đoạn dưới tử cung sẽ dẫn đến xơ hóa sợi và lành vết mổ không hoàn toàn. Hầu hết vết sẹo này lành tốt, tuy nhiên sau nhiều lần mổ lấy thai, bề mặt sẹo rộng ra và thành trước tử cung bị khiếm khuyết nhiều hơn do giảm tình trạng tưới máu, tăng xơ sẹo nên số lần mổ lấy thai có thể là một yếu tố nguy cơ [16]. Điều thú vị là chỉ định mổ lấy thai lần trước cũng là một yếu tố nguy cơ của thai bám SMLT ở thai kì sau, mổ lấy thai do ngôi mông gặp nhiều hơn, có một giả định rằng đoạn dưới tử cung thường kém thành lập khi có chỉ định mổ lấy thai vì ngôi thai bất thường và vết mổ tử cung khi lớp cơ còn dày sẽ có nguy cơ lành vết thương kém và hậu quả là tạo các đường nứt nhỏ trong vết mổ. Chưa có dữ liệu nào được công bố về mối liên hệ giữa kỹ thuật đóng tử cung và thai bám sẹo mổ lấy thai [1]. Rất tiếc nghiên cứu của chúng tôi không khai thác hết được chỉ định mổ lấy thai những lần trước của bệnh nhân.
Có 2 ca (10,5%) lúc nhập viện chẩn đoán là thai lưu và thai trứng, những trường hợp này được chẩn đoán ban đầu bằng đầu dò đường bụng sau đó được chẩn đoán xác định lại thai bám SMLT bằng siêu âm đầu dò âm đạo. Việc chẩn đoán bị ảnh hưởng bởi kinh nghiệm cũng như kỹ năng của người làm, siêu âm đầu dò âm đạo là phương thức hàng đầu để đánh giá các trường hợp thai bám SMLT. Về mặt lâm sàng, đôi khi khó để chẩn đoán sớm tình trạng thai bám SMLT do các triệu chứng mơ hồ, không điển hình dẫn đến phát hiện muộn. Trong nghiên cứu của chúng tôi bệnh nhân không có triệu chứng đau bụng và ra máu chiếm đến 6/19 (31,6%). Phân loại COS- 2 là 13/19 (68,4%) chiếm đa số, COS-1 có 6/19 (31,6%), dấu hiệu COS có ý nghĩa dự báo diễn tiến của thai bám SMLT nhưng nó cũng có ý nghĩa tiên lượng trong điều trị thai bám SMLT, những thai phân loại COS-2 tăng tỷ lệ thành công cao hơn trong điều trị bằng phương pháp chèn bóng Foley [17].
Trong nghiên cứu của chúng tôi βhCG thấp nhất 1077 mIU/mL, cao nhất là 150882 mIU/mL, trung bình là 43733,4 ± 45673.7 mIU/mL. Nghiên cứu của tác giả Trần Việt Khánh và cộng sự nồng độ βhCG trung bình trước điều trị là 38.965,422 ± 58.457,548 mUI/ml [15]. Nồng độ βhCG là một yếu tố tiên lượng và theo dõi điều trị, nồng độ βhCG
Theo tác giả Đinh Thị Phương Minh và cộng sự nghiên cứu đánh giá kết quả điều trị thai trên sẹo mổ lấy thai tại khoa Phụ Sản bệnh viện Trung Ương Huế (2010) tuổi mẹ trung bình là 33,12±7,13 (18-44) tuổi, tuổi thai trung bình là 8,5±2,5 tuần [14], tác giả Trần Việt Khánh và cộng sự nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị thai lạc chỗ trên vết mổ đẻ cũ ở tuổi thai dưới 12 tuần tại bệnh viện Trường Đại học Y Dược Huế và bệnh viện Trung Ương Huế (2016) tuổi mẹ trung bình là 34,55±4,64 tuổi, tuổi thai trung bình là 7,9±2,4 tuần [15]. Nghiên cứu của chúng tôi tuổi bệnh nhân thấp nhất là 27 tuổi, cao nhất 45 tuổi, tuổi trung bình 36,0 ± 5,1 tuổi, tuần tuổi thai thấp nhất là 5 tuần 0 ngày, cao nhất là 9 tuần 2 ngày, tuổi thai trung bình là 6,7 ± 1,2 tuần. Theo thời gian độ tuổi bệnh nhân tăng lên, và tuổi thai phát hiện giảm xuống, điều này có thể giải thích do xu hướng mang thai muộn của phụ nữ và việc chăm sóc sức khỏe thai nghén ngày càng tốt, bệnh nhân được phát hiện lúc thai còn sớm từ đó tăng hiệu quả điều trị can thiệp tối thiểu và bảo tồn chức năng sinh sản.
Trong nghiên cứu của chúng tôi tiền căn mổ lấy thai ≥ 2 lần là 14/19 (73,7%), nó cũng phù hợp với các nghiên cứu khác như tác giả Đỗ Thị Ngọc Lan (2012) tỷ lệ tiền căn mổ lấy thai 33/64 ≥ 2 lần (51,56%) [11], Trần Việt Khánh (2016) tỷ lệ mổ lấy thai ≥ 2 lần là 13/22 (59,09%) [15], tác giả Trương Quốc Việt (2021) tỷ lệ mổ lấy thai ≥ 2 lần là 52/67 (77,6%) [12]. Theo định nghĩa thì tiền căn sinh mổ là một yếu tố bắt buộc của thai bám SMLT, tuy nhiên chưa rõ số lần sinh mổ trước đó có làm tăng thêm nguy cơ hay không [1]. Một số tác giả cho rằng cơ chế thai bám SMLT là do phôi thai xâm lấn vào khối cơ tử cung do một khiếm khuyết vi thể phát sinh do tổn thương trên tử cung như mổ lấy thai, thêm vào đó, sự phân bố mạch máu nghèo nàn tại đoạn dưới tử cung sẽ dẫn đến xơ hóa sợi và lành vết mổ không hoàn toàn. Hầu hết vết sẹo này lành tốt, tuy nhiên sau nhiều lần mổ lấy thai, bề mặt sẹo rộng ra và thành trước tử cung bị khiếm khuyết nhiều hơn do giảm tình trạng tưới máu, tăng xơ sẹo nên số lần mổ lấy thai có thể là một yếu tố nguy cơ [16]. Điều thú vị là chỉ định mổ lấy thai lần trước cũng là một yếu tố nguy cơ của thai bám SMLT ở thai kì sau, mổ lấy thai do ngôi mông gặp nhiều hơn, có một giả định rằng đoạn dưới tử cung thường kém thành lập khi có chỉ định mổ lấy thai vì ngôi thai bất thường và vết mổ tử cung khi lớp cơ còn dày sẽ có nguy cơ lành vết thương kém và hậu quả là tạo các đường nứt nhỏ trong vết mổ. Chưa có dữ liệu nào được công bố về mối liên hệ giữa kỹ thuật đóng tử cung và thai bám sẹo mổ lấy thai [1]. Rất tiếc nghiên cứu của chúng tôi không khai thác hết được chỉ định mổ lấy thai những lần trước của bệnh nhân.
Có 2 ca (10,5%) lúc nhập viện chẩn đoán là thai lưu và thai trứng, những trường hợp này được chẩn đoán ban đầu bằng đầu dò đường bụng sau đó được chẩn đoán xác định lại thai bám SMLT bằng siêu âm đầu dò âm đạo. Việc chẩn đoán bị ảnh hưởng bởi kinh nghiệm cũng như kỹ năng của người làm, siêu âm đầu dò âm đạo là phương thức hàng đầu để đánh giá các trường hợp thai bám SMLT. Về mặt lâm sàng, đôi khi khó để chẩn đoán sớm tình trạng thai bám SMLT do các triệu chứng mơ hồ, không điển hình dẫn đến phát hiện muộn. Trong nghiên cứu của chúng tôi bệnh nhân không có triệu chứng đau bụng và ra máu chiếm đến 6/19 (31,6%). Phân loại COS- 2 là 13/19 (68,4%) chiếm đa số, COS-1 có 6/19 (31,6%), dấu hiệu COS có ý nghĩa dự báo diễn tiến của thai bám SMLT nhưng nó cũng có ý nghĩa tiên lượng trong điều trị thai bám SMLT, những thai phân loại COS-2 tăng tỷ lệ thành công cao hơn trong điều trị bằng phương pháp chèn bóng Foley [17].
Trong nghiên cứu của chúng tôi βhCG thấp nhất 1077 mIU/mL, cao nhất là 150882 mIU/mL, trung bình là 43733,4 ± 45673.7 mIU/mL. Nghiên cứu của tác giả Trần Việt Khánh và cộng sự nồng độ βhCG trung bình trước điều trị là 38.965,422 ± 58.457,548 mUI/ml [15]. Nồng độ βhCG là một yếu tố tiên lượng và theo dõi điều trị, nồng độ βhCG
≥ 100000 mIU/mL là yếu tố nguy cơ cao liên quan đến thất bại điều trị nội khoa.
100000 mIU/mL là yếu tố nguy cơ cao liên quan đến thất bại điều trị nội khoa.
Nhiều phương pháp đã được đưa ra để điều trị thai bám SMLT nhưng tóm gọn có năm phương pháp chính, bao gồm theo dõi diễn tiến tự nhiên (Hiệp hội Y học Bà mẹ-Thai nhi (FMFM) chống lại việc chỉ theo dõi, không xử trí gì đối với thai bám SMLT (mức độ 1B)), nội khoa, thuyên tắc mạch tử cung có chọn lọc, ngoại khoa hoặc điều trị kết hợp. Mỗi phương pháp có nhiều mức độ thành công khác nhau và phụ thuộc vào kĩ năng của phẫu thuật viên và tình trạng của bệnh nhân [8]. Theo tổng quan FMFM (2020) việc nạo hút đơn thuần mà không kết hợp thêm phương thức bổ trợ khác có thể dẫn đến tỷ lệ biến chứng cao, bao gồm xuất huyết và thủng tử cung, do kỹ thuật này không thể tiếp cận và loại bỏ hoàn toàn mô nguyên bào nuôi bên ngoài khoang nội mạc và mô sẹo co bóp kém sau nạo hút, nạo lòng tử cung có thể cắt đứt các mạch máu xâm lấn sâu và khiến bệnh nhân bị chảy máu liên tục. Ngoài tỷ lệ biến chứng cao, việc cần phải điều trị bổ sung sau đó được báo cáo là cần thiết ở 52% trường hợp nạo hút. Tổng quan cũng khuyến cáo không sử dụng Methotrexate đường toàn thân đơn độc để điều trị thai bám SMLT (mức độ 1C) [1]. Chúng tôi chọn lựa phương pháp kết hợp vì ít can thiệp lên bệnh nhân và hiệu quả cao về cả kết quả điều trị và kinh tế.
Phương pháp chèn Foley kết hợp với hút thai được chỉ định đối với những bệnh nhân siêu âm chưa có tim thai, kích thước thai ≤ 8 tuần, chúng tôi thực hiện trên 9 bệnh nhân, kết quả thành công 8/9 ca chiếm tỷ lệ 88,9%, có một ca thất bại chiếm tỷ lệ 11,1%, đặc điểm ở bệnh nhân này là tuổi thai 7 tuần, tim thai âm tính, phân loại COS I, siêu âm Doppler thấy tăng sinh mạch máu tại sẹo mổ lấy thai, βhCG là 135172 mIU/mL, bệnh nhân được điều trị bằng phương pháp chèn bóng, sau đó hút thai, sau 2 ngày điều trị bệnh nhân được cho ra viện, một tuần sau bệnh nhân nhập viện với ra máu âm đạo lượng nhiều, siêu âm thấy tăng sinh mạch tại vị trí SMLT, xét nghiệm βhCG là 11340 mIU/mL, chúng tôi tiến hành hút lại dưới siêu âm thấy mô nhau còn sót nhiều, chèn bóng cầm máu, bệnh nhân ổn định không còn ra máu. Nghiên cứu của tác giả Trần Thị Ngọc Hà (2021) tại Bệnh viện Sản Nhi Nghệ An có 51 bệnh nhân đặt bóng sau 24 giờ hút thai tỷ lệ thành công là 98% được áp dụng tuổi thai 6-7 tuần [13]. Theo tác giả Đinh Thế Hoàng (2019) chỉ định ở bệnh nhân thai bám SMLT ≤ 8 tuần, tỷ lệ thành công trên 90%, lượng máu mất ít, khả năng phục hồi sau thủ thuật nhanh, các yếu tố tăng tỷ lệ thành công của phương pháp như hình ảnh siêu âm lúc nhập viện ghi nhân COS-2, không tăng sinh mạch máu tại sẹo mổ lấy thai, thể tích khối thai ≤ 4 cm3, nồng độ βhCG lúc nhập viện ≤ 10.000 mIU/mL [17].
Đối với những bệnh nhân siêu âm có tim thai hoặc tuổi thai lớn hơn 8 tuần, chúng tôi chọn lựa phương pháp tiêm MTX vào túi thai sau đó mới chèn bóng và hút thai, chúng tôi thực hiện 7 ca và kết quả đều thành công, vì điều kiện nên chúng tôi chỉ thực hiện tiêm qua đường bụng, những trường hợp bàng quang cao vì sợ tổn thương bàng quang chúng tôi sử dụng tiêm MTX đường toàn thân, có 3 ca và đều thành công, không biến chứng. Trong thai bám SMLT, túi thai được bao quanh bởi các mô xơ nên việc xử dụng MTX đường toàn thân có thể không đạt hiệu quả tối ưu nếu so với việc dùng MTX tại chổ. Theo tác giả Đỗ Thị Ngọc Lan (2012) tại Bệnh viện Phụ Sản Trung ương lựa phương pháp hút thai đơn thuần nên chỉ định trong những trường hợp: tuổi thai nhỏ hơn 7 tuần, lượng bhCG trước điều trị ≤ 10.000UI/l, chưa có tim thai và vị trí túi thai nằm gần đường niêm mạc tử cung có xu hướng lồi về buồng tử cung. Hút thai kết hợp điều trị MTX toàn thân ngay sau hút nên chỉ định trong những trường hợp: tuổi thai > 7 tuần, lượng bhCG trước điều trị > 10.000UI/l, có hoạt động của tim thai và vị trí túi thai nằm trong cơ tử cung hoặc lồi về phía bàng quang. Tỷ lệ thành công của 2 phương pháp lên 97% và tác giả cũng xử dụng thêm các phương pháp cầm máu như: thuốc, kẹp CTC, chèn meches.
Thời gian nằm viện thấp nhất 3 ngày, cao nhất 11 ngày, thời gian nằm viện trung bình là 6,8 ± 2,6 ngày. So với các nghiên cứu của Đinh Thị Phương Minh (2010) lựa chọn phương pháp điều trị MTX toàn thân và tại chổ tỷ lệ thành công là 88,89% thời gian nằm viện trung bình 19 ± 6 ngày, có 6/28 bệnh nhân được truyền máu, 3/28 trường hợp cắt tử cung toàn phần, thời gian khối thai biến mất trên siêu âm là 113±44 ngày [14]. Tác giả Trần Việt Khánh (2016) phương pháp điều trị là nội khoa, tiêm MTX đường toàn thân và túi thai kết luận điều trị nôi khoa với Methotrexat thành công 90,91 %, tỉ lệ thất bại 9,09% do túi thai lớn hoại tử gây chảy máu cần phải phẫu thuật xẻ lấy khối thai khâu bảo tồn tử cung hoặc cắt tử cung toàn phần. Thời gian nằm viện trung bình: 18,73 ± 6,78 ngày. Thời gian trung bình nồng độ βhCG về âm tính 34,27± 6,05 ngày. Thời gian trung bình khối thai biến mất trên siêu âm 108 ± 16 ngày [15]. Theo tác giả Trần Thị Ngọc Hà (2021) tại Bệnh viện Sản Nhi Nghệ An số bệnh nhân điều trị < 5 ngày chủ yếu là nhóm thực hiện hút thai đơn thuần hoặc hút thai sau đó đặt bóng, thời gian điều trị > 5 ngày chủ yếu ở nhóm bệnh nhân điều trị MTX kết hợp và bệnh nhân phẫu thuật [13]. Việc lựa chọn phương pháp điều trị kết hợp cho kết quả điều trị tốt, ít biến chứng, thời gian nằm viện và theo dõi tốt hơn.
Một ca mang thai lại, bệnh nhân mổ lấy thai lúc chuyển dạ 39 tuần 5 ngày, ca mổ diễn ra bình thường. Phụ nữ thai bám SMLT có thể mang thai lại sau điều trị bảo tồn tử cung, mặc dù dường như tăng nguy cơ thai bám SMLT tái phát và các bệnh lý nặng khác của bà mẹ. Ben Nagi và cộng sự đã báo cáo tỷ lệ thai bám SMLT tái phát là 5% trong số 21 trường hợp mang thai sau điều trị thai bám SMLT bảo tồn trước đó. Seow và cộng sự đã báo cáo 7 trường hợp mang thai trong số 14 phụ nữ có thai bám SMLT trước đó đã được điều trị bảo tồn. Khoảng cách trung bình giữa thai bám SMLT và lần mang thai tiếp theo là 13 tháng (dao động, 0-34 tháng). Bốn thai trong tử cung, trong đó có 1 song thai; tất cả đều được sinh bằng phương pháp mổ lấy thai không biến chứng khi thai từ 35 đến 36 tuần. Hai trường hợp có biến chứng nhau cài răng lược: 1 tam thai (bao gồm song thai trong tử cung và 1 thai bám sẹo mổ tái phát) dẫn đến việc phải cắt bỏ tử cung khi mổ lấy thai và xuất huyết ồ ạt ở tuổi thai 32 tuần, mặc dù trường hợp còn lại phát hiện nhau cài răng lược khi mổ lấy thai nhưng không cần phải cắt tử cung ở thời điểm thai 37 tuần. Trường hợp cuối cùng là một phụ nữ có thai 3 tháng sau nạo hút và điều trị bằng cách đặt bóng cổ tử cung cho thai bám SMLT. Trong lần mang thai tiếp theo, sản phụ bị vỡ tử cung tự nhiên và tử vong vì sốc giảm thể tích, thai nhi thì chết lưu. Tổng quan FMFM khuyến cáo phụ nữ có thai bám SMLT nên được tư vấn về các nguy cơ của lần mang thai tiếp theo cũng như các biện pháp tránh thai hiệu quả, bao gồm cả biện pháp tránh thai hồi phục có tác dụng kéo dài và tránh thai vĩnh viễn (mức độ 1C) [1].
5.KẾT LUẬN
1. Society for Maternal-Fetal Medicine (SMFM). Electronic address: pubs@smfm.org, Miller R., Timor-Tritsch I.E. và cộng sự. (2020). Society for Maternal-Fetal Medicine (SMFM) Consult Series #49: Cesarean scar pregnancy. Am J Obstet Gynecol, 222(5), B2–B14.
2. Le A., Shan L., Xiao T. và cộng sự. (2013). Transvaginal surgical treatment of cesarean scar ectopic pregnancy. Arch Gynecol Obstet, 287(4), 791–796.
3. Ash A., Smith A., và Maxwell D. (2007). Caesarean scar pregnancy. BJOG, 114(3), 253–263.
4. Timor-Tritsch I.E., Monteagudo A., Cali G. và cộng sự. (2014). Cesarean scar pregnancy is a precursor of morbidly adherent placenta. Ultrasound Obstet Gynecol, 44(3), 346–353.
5. Pekar-Zlotin M., Melcer Y., Levinsohn-Tavor O. và cộng sự. (2017). Cesarean Scar Pregnancy and Morbidly Adherent Placenta: Different or Similar?. Isr Med Assoc J, 19(3), 168–171.
6. Zosmer N., Fuller J., Shaikh H. và cộng sự. (2015). Natural history of early first-trimester pregnancies implanted in Cesarean scars. Ultrasound Obstet Gynecol, 46(3), 367–375.
7. Michaels A.Y., Washburn E.E., Pocius K.D. và cộng sự. (2015). Outcome of cesarean scar pregnancies diagnosed sonographically in the first trimester. J Ultrasound Med, 34(4), 595–599.
8. Glenn T.L., Bembry J., Findley A.D. và cộng sự. (2018). Cesarean Scar Ectopic Pregnancy: Current Management Strategies. Obstet Gynecol Surv, 73(5), 293–302.
9. Timor-Tritsch I.E., Monteagudo A., Santos R. và cộng sự. (2012). The diagnosis, treatment, and follow-up of cesarean scar pregnancy. Am J Obstet Gynecol, 207(1), 44.e1–13.
10. Cali G., Forlani F., Timor-Tritsch I.E. và cộng sự. (2017). Natural history of Cesarean scar pregnancy on prenatal ultrasound: the crossover sign. Ultrasound Obstet Gynecol, 50(1), 100–104.
11. Đỗ Thị Ngọc Lan, Đàm Thị Quỳnh Liên, Phạm Duy Duẩn, Nguyễn Thanh Thủy. Tình hình điều trị chửa tại sẹo mổ lấy thai cũ tại Bệnh viện Phụ Sản Trung ương từ tháng 3/2011 đến hết tháng 2/2012. Tạp chí Phụ sản. 2012; 10(2):173-83. .
12. Trương, Q. V., Trần, D. C., Nguyễn, T. H. T., Trần, T. Định, & Nguyễn, T. X. H. (2022). Thái độ xử trí thai làm tổ vết mổ cũ dựa trên hình ảnh siêu âm tại Khoa Phụ ngoại Bệnh viện Phụ sản Trung ương từ 01/2021 - 6/2021. Tạp Chí Phụ sản, 19(4), 09-14. .
13.Trần Thị Ngọc Hà, Phạm Thị Thanh Hiền, Hồ Giang Nam. Kết quả điều trị chửa sẹo mổ lấy thai tại Bệnh viện Sản Nhi Nghệ An từ năm 2018 đến 2020. Tạp chí Y Học Việt Nam. 2021; 504 (Tháng 7 Số 1):259-63. .
14.Đinh Thị Phương Minh, Lê Sỹ Phương, Nguyễn Văn Tuấn và Nguyễn Trần Thảo Nguyên (2010), “đánh giá kết quả điều trị thai trên sẹo mổ lấy thai tại khoa Phụ Sản bệnh viện Trung Ương Huế”, Tạp chí Phụ Sản số 2-3/2010, pp. 124-128. .
15.Trần, V. K., & Nguyễn, T. K. A. (2016). Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị thai lạc chỗ trên vết mổ đẻ cũ ở tuổi thai dưới 12 tuần. Tạp Chí Phụ sản, 14(3), 118-122. .
16.Rotas M.A., Haberman S., và Levgur M. (2006). Cesarean scar ectopic pregnancies: etiology, diagnosis, and management. Obstet Gynecol, 107(6), 1373–1381.
17.Đinh thế hoàng (2019)."Khảo sát mối liên quan của hìn ảnh siêu âm COS và kết quả điều trị thai < 8 tuần bám sẹo mổ lấy thai bằng phương pháp đặt Foley kết hợp hút thai", Luận văn thạc sỹ y học, Đại học Y Dược Thành Phố Hồ Chí Minh. .
2. Le A., Shan L., Xiao T. và cộng sự. (2013). Transvaginal surgical treatment of cesarean scar ectopic pregnancy. Arch Gynecol Obstet, 287(4), 791–796.
3. Ash A., Smith A., và Maxwell D. (2007). Caesarean scar pregnancy. BJOG, 114(3), 253–263.
4. Timor-Tritsch I.E., Monteagudo A., Cali G. và cộng sự. (2014). Cesarean scar pregnancy is a precursor of morbidly adherent placenta. Ultrasound Obstet Gynecol, 44(3), 346–353.
5. Pekar-Zlotin M., Melcer Y., Levinsohn-Tavor O. và cộng sự. (2017). Cesarean Scar Pregnancy and Morbidly Adherent Placenta: Different or Similar?. Isr Med Assoc J, 19(3), 168–171.
6. Zosmer N., Fuller J., Shaikh H. và cộng sự. (2015). Natural history of early first-trimester pregnancies implanted in Cesarean scars. Ultrasound Obstet Gynecol, 46(3), 367–375.
7. Michaels A.Y., Washburn E.E., Pocius K.D. và cộng sự. (2015). Outcome of cesarean scar pregnancies diagnosed sonographically in the first trimester. J Ultrasound Med, 34(4), 595–599.
8. Glenn T.L., Bembry J., Findley A.D. và cộng sự. (2018). Cesarean Scar Ectopic Pregnancy: Current Management Strategies. Obstet Gynecol Surv, 73(5), 293–302.
9. Timor-Tritsch I.E., Monteagudo A., Santos R. và cộng sự. (2012). The diagnosis, treatment, and follow-up of cesarean scar pregnancy. Am J Obstet Gynecol, 207(1), 44.e1–13.
10. Cali G., Forlani F., Timor-Tritsch I.E. và cộng sự. (2017). Natural history of Cesarean scar pregnancy on prenatal ultrasound: the crossover sign. Ultrasound Obstet Gynecol, 50(1), 100–104.
11. Đỗ Thị Ngọc Lan, Đàm Thị Quỳnh Liên, Phạm Duy Duẩn, Nguyễn Thanh Thủy. Tình hình điều trị chửa tại sẹo mổ lấy thai cũ tại Bệnh viện Phụ Sản Trung ương từ tháng 3/2011 đến hết tháng 2/2012. Tạp chí Phụ sản. 2012; 10(2):173-83. .
12. Trương, Q. V., Trần, D. C., Nguyễn, T. H. T., Trần, T. Định, & Nguyễn, T. X. H. (2022). Thái độ xử trí thai làm tổ vết mổ cũ dựa trên hình ảnh siêu âm tại Khoa Phụ ngoại Bệnh viện Phụ sản Trung ương từ 01/2021 - 6/2021. Tạp Chí Phụ sản, 19(4), 09-14. .
13.Trần Thị Ngọc Hà, Phạm Thị Thanh Hiền, Hồ Giang Nam. Kết quả điều trị chửa sẹo mổ lấy thai tại Bệnh viện Sản Nhi Nghệ An từ năm 2018 đến 2020. Tạp chí Y Học Việt Nam. 2021; 504 (Tháng 7 Số 1):259-63. .
14.Đinh Thị Phương Minh, Lê Sỹ Phương, Nguyễn Văn Tuấn và Nguyễn Trần Thảo Nguyên (2010), “đánh giá kết quả điều trị thai trên sẹo mổ lấy thai tại khoa Phụ Sản bệnh viện Trung Ương Huế”, Tạp chí Phụ Sản số 2-3/2010, pp. 124-128. .
15.Trần, V. K., & Nguyễn, T. K. A. (2016). Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị thai lạc chỗ trên vết mổ đẻ cũ ở tuổi thai dưới 12 tuần. Tạp Chí Phụ sản, 14(3), 118-122. .
16.Rotas M.A., Haberman S., và Levgur M. (2006). Cesarean scar ectopic pregnancies: etiology, diagnosis, and management. Obstet Gynecol, 107(6), 1373–1381.
17.Đinh thế hoàng (2019)."Khảo sát mối liên quan của hìn ảnh siêu âm COS và kết quả điều trị thai < 8 tuần bám sẹo mổ lấy thai bằng phương pháp đặt Foley kết hợp hút thai", Luận văn thạc sỹ y học, Đại học Y Dược Thành Phố Hồ Chí Minh. .
Tác giả: Lê Nam Hùng, Lê Hoài Nhân, Nguyễn Việt Đức, Trần Trung Hoành, Trần Đình Lực, Trần Ngọc Hà Giang
Ý kiến bạn đọc
Bạn cần đăng nhập với tư cách là Thành viên chính thức để có thể bình luận
Những tin mới hơn
Những tin cũ hơn
Kiến thức y khoa
Góc tri ân
Album ảnh bệnh viện
-
 Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
-
 Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
thành lập đơn vị đột quỵ - thầy thuốc ưu tú
-
 Ngày thầy thuốc Việt Nam 27.2.2018
Ngày thầy thuốc Việt Nam 27.2.2018
ngày thầy thuốc Việt Nam 27.2.2018
-
 Hội thi quy tắc ứng xử 2018
Hội thi quy tắc ứng xử 2018
hội thi quy tắc ứng xử 2018
-
 Hội nghị khoa học tiết niệu 12.4.2019
Hội nghị khoa học tiết niệu 12.4.2019
Bạn đã không sử dụng Site, Bấm vào đây để duy trì trạng thái đăng nhập. Thời gian chờ: 60 giây
Gửi phản hồi