
Huyết khối tĩnh mạch nội sọ
1. Giới thiệu
Huyết khối tĩnh mạch nội sọ (CVT) là tình trạng huyết khối của các kênh tĩnh mạch dẫn lưu máu từ não. CVT bao gồm cả huyết khối xoang tĩnh mạch và huyết khối tĩnh mạch vỏ não. Thường thì nó liên quan đến các tình trạng khác gây ra huyết khối, nhưng không ít trường hợp, nguyên nhân của nó vẫn chưa được biết. CVT thường biểu hiện bằng đau đầu đơn độc nhưng cũng phải được đưa vào chẩn đoán phân biệt để tìm nguyên nhân gây thiếu máu cục bộ não, xuất huyết và thậm chí là hôn mê. Các phát hiện hình ảnh CVT có thể không rõ ràng nhưng rất quan trọng vì việc bỏ qua chúng có thể gây ra hậu quả thảm khốc. Các khuyến nghị điều trị cho CVT đã gây tranh cãi trong nhiều năm, mặc dù thuốc chống đông vẫn là phương pháp điều trị chính và các liệu pháp nội mạch đang trở nên phổ biến hơn. Nhìn chung, kết quả của CVT là tích cực; nếu được điều trị sớm, tỷ lệ tái phát sẽ thấp.
Huyết khối tĩnh mạch nội sọ (CVT) là tình trạng huyết khối của các kênh tĩnh mạch dẫn lưu máu từ não. CVT bao gồm cả huyết khối xoang tĩnh mạch và huyết khối tĩnh mạch vỏ não. Thường thì nó liên quan đến các tình trạng khác gây ra huyết khối, nhưng không ít trường hợp, nguyên nhân của nó vẫn chưa được biết. CVT thường biểu hiện bằng đau đầu đơn độc nhưng cũng phải được đưa vào chẩn đoán phân biệt để tìm nguyên nhân gây thiếu máu cục bộ não, xuất huyết và thậm chí là hôn mê. Các phát hiện hình ảnh CVT có thể không rõ ràng nhưng rất quan trọng vì việc bỏ qua chúng có thể gây ra hậu quả thảm khốc. Các khuyến nghị điều trị cho CVT đã gây tranh cãi trong nhiều năm, mặc dù thuốc chống đông vẫn là phương pháp điều trị chính và các liệu pháp nội mạch đang trở nên phổ biến hơn. Nhìn chung, kết quả của CVT là tích cực; nếu được điều trị sớm, tỷ lệ tái phát sẽ thấp.
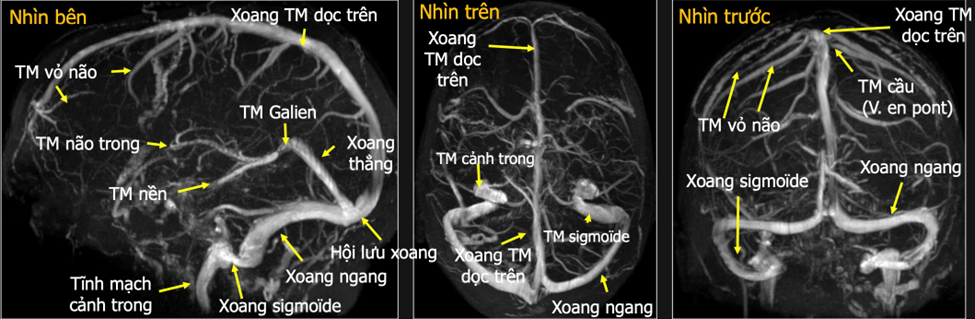
2. Dịch tễ
CVT là một rối loạn không phổ biến ảnh hưởng đến một nhóm bệnh nhân thay đổi. CVT ở người lớn được cho là ảnh hưởng đến khoảng 5 đến 15,7 người trên 1 triệu người mỗi năm. Hầu hết các báo cáo ước tính rằng CVT chiếm ít hơn 1% trong tổng số các ca đột quỵ. Nghiên cứu quốc tế về huyết khối tĩnh mạch não và xoang màng cứng (ISCVT), sự hợp tác đa trung tâm lớn nhất của những bệnh nhân CVT có triệu chứng được ghi danh liên tiếp trên 15 tuổi có xác nhận hình ảnh, đã thu thập dữ liệu về 624 bệnh nhân từ 24 quốc gia và 89 trung tâm và tìm thấy dữ liệu dịch tễ học sau đây về CVT: độ tuổi trung bình là 37 (độ tuổi từ 16-86 tuổi) và 74% người ghi danh là nữ. Những dữ liệu này phù hợp với niềm tin chung rằng, mặc dù có thể ảnh hưởng đến mọi lứa tuổi hoặc giới tính, nhưng ở nhóm người lớn, CVT chủ yếu là một rối loạn của phụ nữ từ trẻ đến trung niên. Tỷ lệ phụ nữ bị ảnh hưởng cao có thể liên quan đến rủi ro về hormone liên quan đến thuốc tránh thai đường uống, thai kỳ và thời kỳ hậu sản.
3. Yếu tố nguy cơ
CVT đã được quy cho nhiều nguyên nhân, nhưng ngay cả sau khi tầm soát tổng quát, gần 30% chẩn đoán CVT vẫn chưa tìm ra nguyên nhân. ISCVT phát hiện ra rằng bệnh huyết khối 34,1% và thuốc tránh thai đường uống (54%, tổng dữ liệu đã hiệu chỉnh cho phụ nữ trong độ tuổi sinh đẻ) chiếm một phần đáng kể trong các nguyên nhân gây CVT. Các nguyên nhân quan trọng khác của CVT là thời kỳ hậu sản (14%, tổng dữ liệu đã hiệu chỉnh cho phụ nữ trong độ tuổi sinh đẻ) và thai kỳ (6%, tổng dữ liệu đã hiệu chỉnh cho phụ nữ trong độ tuổi sinh đẻ).
Ngoài ra, nhiễm trùng (đặc biệt là ở tai, xoang, miệng, mặt và cổ) góp phần gây ra 12% các trường hợp CVT trong tập dữ liệu của họ và bệnh ác tính (bên trong và bên ngoài hệ thần kinh trung ương, cả khối u và huyết học) được phát hiện là nguyên nhân gây ra 7% CVT trong quần thể ISCVT. Về nguyên nhân di truyền, Marjot và cộng sự đã thực hiện phân tích tổng hợp 26 nghiên cứu. Bao gồm 1.183 bệnh nhân CVT, khám phá 6 gen và chứng minh mối liên quan có ý nghĩa thống kê giữa CVT và hai gen: yếu tố V Leiden và đột biến gen prothrombin . Cuối cùng, hơn 44% đối tượng được phát hiện có nhiều hơn một nguyên nhân gây CVT, một sự thật quan trọng cần ghi nhớ khi khám phá các nguyên nhân gây CVT với hy vọng ngăn ngừa tái phát.
4. Triệu chứng lâm sàng
Biểu hiện lâm sàng thay đổi là một trong những thách thức của CVT. Hai cơ chế chính mà CVT gây ra các triệu chứng là (1) tắc nghẽn dẫn lưu tĩnh mạch dẫn đến tăng áp lực tĩnh mạch, phá vỡ hàng rào máu não, phù mạch và đột quỵ do thiếu máu cục bộ hoặc xuất huyết; và (2) tăng áp lực tĩnh mạch dẫn đến giảm hấp thu dịch não tủy do các hạt màng nhện gây ra não úng thủy và/hoặc tăng áp lực nội sọ (ICP). Tăng thể tích máu não do giảm dẫn lưu tĩnh mạch cũng sẽ góp phần làm tăng ICP.
Đau đầu lan tỏa kéo dài trong nhiều giờ đến nhiều ngày là biểu hiện phổ biến nhất ở những bệnh nhân CVT, Khi CVT gây ra sự gia tăng ICP, bệnh nhân thường có các dấu hiệu thần kinh sau: phù gai thị, nhìn đôi (thường gặp nhất là do liệt dây thần kinh số sáu), đau đầu nặng hơn khi nằm, buồn nôn/nôn và bệnh não.
Ngoài các dấu hiệu tăng ICP, các khiếm khuyết thần kinh khu trú sau thiếu máu não cục bộ hoặc xuất huyết não cũng là những biểu hiện lâm sàng quan trọng ở những bệnh nhân CVT. Thật vậy, 30% đến 40% bệnh nhân CVT có xuất huyết não. Các dấu hiệu thực tế của tổn thương não khu trú được cho là do vị trí thiếu máu não cục bộ và do đó có thể thay đổi nhưng bao gồm yếu khu trú, thay đổi cảm giác, khiếm khuyết thị trường và chứng mất ngôn ngữ. Cơn động kinh cũng có thể xảy ra trong bối cảnh CVT. Trong ISCVT, cơn động kinh xảy ra ở 39% bệnh nhân.
Huyết khối tĩnh mạch xoang hang có liên quan đến tình trạng liệt các dây thần kinh sọ này dẫn đến song thị và liệt vận nhãn cũng như đau, sụp mi, phù nề và lồi mắt. Tăng áp lực nội nhãn do dẫn lưu tĩnh mạch kém có thể dẫn đến phù gai thị và mất thị lực. Sốt, phù quanh hốc mắt và mất cảm giác ở các phân bố của dây thần kinh sọ V1 và V2 có thể xảy ra.
5. Chẩn đoán
Chìa khoá cho chẩn đoán đó là triệu chứng lâm sàng và dấu khiếm khuyết thần kinh khu trú do CVT tiến triển tăng dần từ từ chứ không tối đa khi bắt đầu như đột quỵ động mạch, MRI não có tiêm thuốc cản từ sẽ cung cấp thông tin chi tiết cho nhu mô não và hổ trợ tốt cho việc chẩn đoán
CVT là một rối loạn không phổ biến ảnh hưởng đến một nhóm bệnh nhân thay đổi. CVT ở người lớn được cho là ảnh hưởng đến khoảng 5 đến 15,7 người trên 1 triệu người mỗi năm. Hầu hết các báo cáo ước tính rằng CVT chiếm ít hơn 1% trong tổng số các ca đột quỵ. Nghiên cứu quốc tế về huyết khối tĩnh mạch não và xoang màng cứng (ISCVT), sự hợp tác đa trung tâm lớn nhất của những bệnh nhân CVT có triệu chứng được ghi danh liên tiếp trên 15 tuổi có xác nhận hình ảnh, đã thu thập dữ liệu về 624 bệnh nhân từ 24 quốc gia và 89 trung tâm và tìm thấy dữ liệu dịch tễ học sau đây về CVT: độ tuổi trung bình là 37 (độ tuổi từ 16-86 tuổi) và 74% người ghi danh là nữ. Những dữ liệu này phù hợp với niềm tin chung rằng, mặc dù có thể ảnh hưởng đến mọi lứa tuổi hoặc giới tính, nhưng ở nhóm người lớn, CVT chủ yếu là một rối loạn của phụ nữ từ trẻ đến trung niên. Tỷ lệ phụ nữ bị ảnh hưởng cao có thể liên quan đến rủi ro về hormone liên quan đến thuốc tránh thai đường uống, thai kỳ và thời kỳ hậu sản.
3. Yếu tố nguy cơ
CVT đã được quy cho nhiều nguyên nhân, nhưng ngay cả sau khi tầm soát tổng quát, gần 30% chẩn đoán CVT vẫn chưa tìm ra nguyên nhân. ISCVT phát hiện ra rằng bệnh huyết khối 34,1% và thuốc tránh thai đường uống (54%, tổng dữ liệu đã hiệu chỉnh cho phụ nữ trong độ tuổi sinh đẻ) chiếm một phần đáng kể trong các nguyên nhân gây CVT. Các nguyên nhân quan trọng khác của CVT là thời kỳ hậu sản (14%, tổng dữ liệu đã hiệu chỉnh cho phụ nữ trong độ tuổi sinh đẻ) và thai kỳ (6%, tổng dữ liệu đã hiệu chỉnh cho phụ nữ trong độ tuổi sinh đẻ).
Ngoài ra, nhiễm trùng (đặc biệt là ở tai, xoang, miệng, mặt và cổ) góp phần gây ra 12% các trường hợp CVT trong tập dữ liệu của họ và bệnh ác tính (bên trong và bên ngoài hệ thần kinh trung ương, cả khối u và huyết học) được phát hiện là nguyên nhân gây ra 7% CVT trong quần thể ISCVT. Về nguyên nhân di truyền, Marjot và cộng sự đã thực hiện phân tích tổng hợp 26 nghiên cứu. Bao gồm 1.183 bệnh nhân CVT, khám phá 6 gen và chứng minh mối liên quan có ý nghĩa thống kê giữa CVT và hai gen: yếu tố V Leiden và đột biến gen prothrombin . Cuối cùng, hơn 44% đối tượng được phát hiện có nhiều hơn một nguyên nhân gây CVT, một sự thật quan trọng cần ghi nhớ khi khám phá các nguyên nhân gây CVT với hy vọng ngăn ngừa tái phát.
4. Triệu chứng lâm sàng
Biểu hiện lâm sàng thay đổi là một trong những thách thức của CVT. Hai cơ chế chính mà CVT gây ra các triệu chứng là (1) tắc nghẽn dẫn lưu tĩnh mạch dẫn đến tăng áp lực tĩnh mạch, phá vỡ hàng rào máu não, phù mạch và đột quỵ do thiếu máu cục bộ hoặc xuất huyết; và (2) tăng áp lực tĩnh mạch dẫn đến giảm hấp thu dịch não tủy do các hạt màng nhện gây ra não úng thủy và/hoặc tăng áp lực nội sọ (ICP). Tăng thể tích máu não do giảm dẫn lưu tĩnh mạch cũng sẽ góp phần làm tăng ICP.
Đau đầu lan tỏa kéo dài trong nhiều giờ đến nhiều ngày là biểu hiện phổ biến nhất ở những bệnh nhân CVT, Khi CVT gây ra sự gia tăng ICP, bệnh nhân thường có các dấu hiệu thần kinh sau: phù gai thị, nhìn đôi (thường gặp nhất là do liệt dây thần kinh số sáu), đau đầu nặng hơn khi nằm, buồn nôn/nôn và bệnh não.
Ngoài các dấu hiệu tăng ICP, các khiếm khuyết thần kinh khu trú sau thiếu máu não cục bộ hoặc xuất huyết não cũng là những biểu hiện lâm sàng quan trọng ở những bệnh nhân CVT. Thật vậy, 30% đến 40% bệnh nhân CVT có xuất huyết não. Các dấu hiệu thực tế của tổn thương não khu trú được cho là do vị trí thiếu máu não cục bộ và do đó có thể thay đổi nhưng bao gồm yếu khu trú, thay đổi cảm giác, khiếm khuyết thị trường và chứng mất ngôn ngữ. Cơn động kinh cũng có thể xảy ra trong bối cảnh CVT. Trong ISCVT, cơn động kinh xảy ra ở 39% bệnh nhân.
Huyết khối tĩnh mạch xoang hang có liên quan đến tình trạng liệt các dây thần kinh sọ này dẫn đến song thị và liệt vận nhãn cũng như đau, sụp mi, phù nề và lồi mắt. Tăng áp lực nội nhãn do dẫn lưu tĩnh mạch kém có thể dẫn đến phù gai thị và mất thị lực. Sốt, phù quanh hốc mắt và mất cảm giác ở các phân bố của dây thần kinh sọ V1 và V2 có thể xảy ra.
5. Chẩn đoán
Chìa khoá cho chẩn đoán đó là triệu chứng lâm sàng và dấu khiếm khuyết thần kinh khu trú do CVT tiến triển tăng dần từ từ chứ không tối đa khi bắt đầu như đột quỵ động mạch, MRI não có tiêm thuốc cản từ sẽ cung cấp thông tin chi tiết cho nhu mô não và hổ trợ tốt cho việc chẩn đoán
6. Điều trị
Điều trị CVT thường có 3 nguyên tắc: nguyên tắc điều trị chính là (1) chống đông máu, (2) điều trị nguyên nhân cơ bản khi thích hợp (tức là, thuốc kháng sinh cho các trường hợp liên quan đến nhiễm trùng) và (3) điều trị triệu chứng (kiểm soát đau đầu, giải quyết tình trạng tăng ICP). Ở những bệnh nhân có biểu hiện co giật, thuốc chống động kinh (AED) được chỉ định. Nên cân nhắc liệu pháp nội mạch ở những bệnh nhân không đáp ứng với thuốc chống đông máu hoặc có CVT có triệu chứng lan rộng.
7. Tiên lượng
Nhìn chung, kết quả đối với hầu hết bệnh nhân CVT là tích cực, nhưng vẫn còn một nhóm thiểu số quan trọng mà căn bệnh này gây ra tỷ lệ mắc bệnh và tử vong đáng kể. Theo dữ liệu của ISCVT, khoảng 87% bệnh nhân CVT đã hồi phục hoàn toàn, nhưng khoảng 8% bị bệnh đáng kể với tỷ lệ tử vong bổ sung khoảng 5%. Tương tự, Borhani Haghighi và cộng sự đã điều tra một nhóm quốc gia gồm gần 3.500 bệnh nhân CVT có tỷ lệ tử vong là 4,39%. Một số đặc điểm nhất định đã được tìm thấy có liên quan đến kết quả kém ở CVT bao gồm giới tính nam, tuổi trên 37, những người bị thiếu hụt thần kinh đáng kể và hôn mê, cũng như những người bị co giật. Trong giai đoạn cấp tính của CVT, thoát vị não do CVT vẫn là nguyên nhân gây tử vong phổ biến nhất; ở giai đoạn muộn, tỷ lệ tử vong liên quan đến CVT chủ yếu liên quan đến nguyên nhân cơ bản của huyết khối. Tỷ lệ tái phát CVT dao động từ 2% đến 4%. Tỷ lệ tái thông ở những bệnh nhân được điều trị bằng thuốc chống đông máu lên tới 85% dựa trên phân tích tổng hợp các nghiên cứu hồi cứu.
Tài Liệu Tham Khảo
Điều trị CVT thường có 3 nguyên tắc: nguyên tắc điều trị chính là (1) chống đông máu, (2) điều trị nguyên nhân cơ bản khi thích hợp (tức là, thuốc kháng sinh cho các trường hợp liên quan đến nhiễm trùng) và (3) điều trị triệu chứng (kiểm soát đau đầu, giải quyết tình trạng tăng ICP). Ở những bệnh nhân có biểu hiện co giật, thuốc chống động kinh (AED) được chỉ định. Nên cân nhắc liệu pháp nội mạch ở những bệnh nhân không đáp ứng với thuốc chống đông máu hoặc có CVT có triệu chứng lan rộng.
7. Tiên lượng
Nhìn chung, kết quả đối với hầu hết bệnh nhân CVT là tích cực, nhưng vẫn còn một nhóm thiểu số quan trọng mà căn bệnh này gây ra tỷ lệ mắc bệnh và tử vong đáng kể. Theo dữ liệu của ISCVT, khoảng 87% bệnh nhân CVT đã hồi phục hoàn toàn, nhưng khoảng 8% bị bệnh đáng kể với tỷ lệ tử vong bổ sung khoảng 5%. Tương tự, Borhani Haghighi và cộng sự đã điều tra một nhóm quốc gia gồm gần 3.500 bệnh nhân CVT có tỷ lệ tử vong là 4,39%. Một số đặc điểm nhất định đã được tìm thấy có liên quan đến kết quả kém ở CVT bao gồm giới tính nam, tuổi trên 37, những người bị thiếu hụt thần kinh đáng kể và hôn mê, cũng như những người bị co giật. Trong giai đoạn cấp tính của CVT, thoát vị não do CVT vẫn là nguyên nhân gây tử vong phổ biến nhất; ở giai đoạn muộn, tỷ lệ tử vong liên quan đến CVT chủ yếu liên quan đến nguyên nhân cơ bản của huyết khối. Tỷ lệ tái phát CVT dao động từ 2% đến 4%. Tỷ lệ tái thông ở những bệnh nhân được điều trị bằng thuốc chống đông máu lên tới 85% dựa trên phân tích tổng hợp các nghiên cứu hồi cứu.
Tài Liệu Tham Khảo
- Diagnosis and Management of Cerebral Venous Thrombosis: A Statement for Healthcare Professionals From the AHA/ASA, Stroke
- Merritts Neurology Elan D Louis Stephan A Mayer James M Noble z-liborg: cerebral venous thrombosis
- Hướng Dẩn Chẩn Đoán Và Điều Trị Đột Quỵ Não Bộ Y Tế, Quyết định số /QĐ-BYT ngày tháng năm 2024 của Bộ trưởng Bộ Y tế : hướng dẩn chẩn đoán và điều trị huyết khối tĩnh mạch não
Tác giả: BSCKI Võ Văn Phú – Khoa Hồi sức tích cực – Chống độc
Ý kiến bạn đọc
Bạn cần đăng nhập với tư cách là Thành viên chính thức để có thể bình luận
Những tin mới hơn
Những tin cũ hơn
Kiến thức y khoa
Góc tri ân
Album ảnh bệnh viện
-
 Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
Tọa đàm ngày Quốc tế phụ nữ 8.3.2019
-
 Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
Thành lập đơn vị đột quỵ - thầy thuốc ưu tú
thành lập đơn vị đột quỵ - thầy thuốc ưu tú
-
 Ngày thầy thuốc Việt Nam 27.2.2018
Ngày thầy thuốc Việt Nam 27.2.2018
ngày thầy thuốc Việt Nam 27.2.2018
-
 Hội thi quy tắc ứng xử 2018
Hội thi quy tắc ứng xử 2018
hội thi quy tắc ứng xử 2018
-
 Hội nghị khoa học tiết niệu 12.4.2019
Hội nghị khoa học tiết niệu 12.4.2019
Bạn đã không sử dụng Site, Bấm vào đây để duy trì trạng thái đăng nhập. Thời gian chờ: 60 giây
Gửi phản hồi